- 首页 > 正文
Nat Rev Nephrol|15年飞跃:膜性肾病靶抗原的发现历程与临床意义
发表时间:2026-03-13 16:17:31
编者按:膜性肾病(Membranous Nephropathy,MN)作为一种自身免疫性疾病,其核心病理特征是抗原-抗体(IgG)免疫复合物在肾小球基底膜(Glomerular Basement Membrane,GBM)上皮下区域沉积,是成人肾病综合征的首要病因。过去15年,尤其是近5年,随着多种靶抗原的发现,膜性肾病的认知已从“病因不明的特发性疾病”转变为“约80%病例可明确靶抗原的疾病”,为临床诊断、治疗和预后评估带来革命性改变。
疾病概述与传统分类
膜性肾病的诊断依赖两项关键检查:免疫荧光显微镜下肾小球基底膜区域的颗粒状IgG沉积,以及电子显微镜下上皮下电子致密物沉积。在2009年之前,免疫复合物中的靶抗原一直未知,疾病分类只能依据是否存在基础病因,分为原发性膜性肾病(约占70%,又称特发性膜性肾病)和继发性膜性肾病(约占30%)。
继发性膜性肾病常与多种疾病或因素相关,包括自身免疫病(如系统性红斑狼疮)、药物(如非甾体抗炎药)、恶性肿瘤(如肺腺癌、胃肠道肿瘤)、感染(如梅毒)、造血干细胞移植(HSCT)后的移植物抗宿主病(GVHD)等。但传统分类存在明显局限,无法通过单一活检特征明确继发性病因,诊断多依赖临床关联推断,准确性较低。
从临床特征来看,膜性肾病患者典型表现为肾病综合征,即24小时尿蛋白>3.5 g、血清白蛋白<3.5 g/dI(溴甲酚绿法)或<3.0 g/dl(溴甲酚紫法),常伴随水肿、腹水、胸腔积液,少数患者出现心包积液。镜下血尿较为常见,发病初期肾小球滤过率(GFR)多正常,高血压发生率低,但约30%患者在发病2年内可能出现肾静脉血栓等血栓栓塞事件,且常伴随继发性高脂血症,心血管疾病风险显著升高。
肾脏活检是确诊金标准,光镜下可见肾小球基底膜增厚,部分病例出现“钉突”和“针孔”样结构;免疫荧光显示IgG和补体C3颗粒状沉积;电镜下上皮下电子致密物沉积可分为四期,从Ⅰ期的浅表沉积到Ⅳ期的沉积物吸收、呈电子透亮状,反映疾病进展阶段。
靶抗原的发现历程与技术突破
膜性肾病研究的转折点始于2009年M型磷脂酶A2受体(PLA2R)的发现,该抗原存在于约70%的原发性膜性肾病患者中,随后2014年发现的血小板反应蛋白1型结构域7A(THSD7A)虽仅占1%~5%病例,但首次提示部分膜性肾病与肿瘤相关。2019年后,抗原发现进入爆发期,激光显微切割-质谱(LMD-MS)等技术推动了外泌体1/2(EXT1/EXT2)、NEL样1蛋白(NELL1)、信号素3B(SEMA3B)等10余种抗原的鉴定,形成了覆盖80%病例的抗原谱(图1和2)。
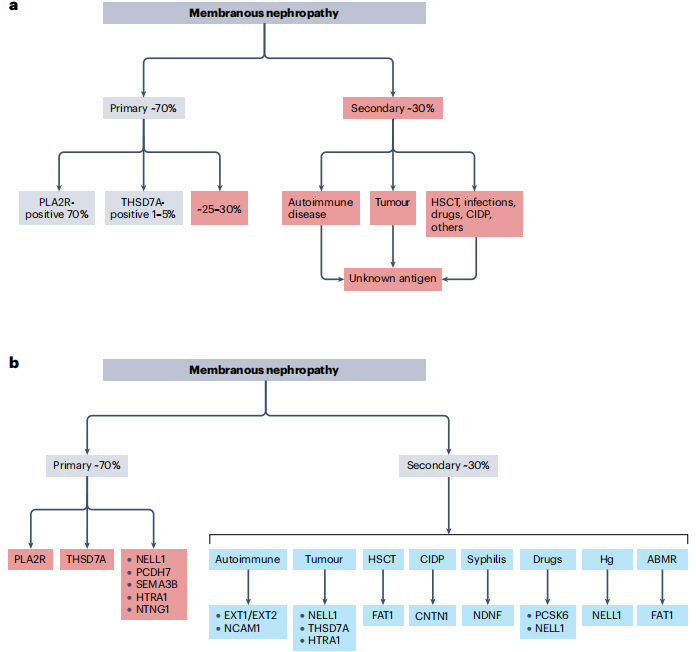
图1. 膜性肾病相关抗原
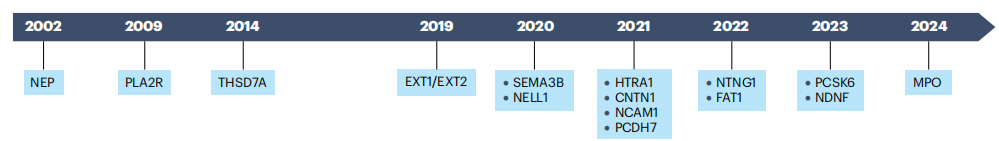
图2. 膜性肾病相关抗原发现的时间线
抗原发现的时间轴清晰反映了研究进展:2002年首次在新生儿膜性肾病中发现中性内肽酶(NEP)抗体;2009~2014年PLA2R、THSD7A的发现奠定原发性膜性肾病的抗原基础;2019年后EXT1/EXT2、NELL1等抗原的发现则填补了继发性膜性肾病的抗原空白,例如FAT1与造血干细胞移植相关,NDNF与梅毒相关,MPO与抗中性粒细胞胞浆抗体(ANCA)相关性血管炎相关。
不同抗原的发现依赖差异化技术路径,可分为三类:一是基于血清的免疫印迹法,适用于PLA2R、THSD7A等在正常肾小球中低表达的抗原,通过患者血清抗体与肾小球提取物结合形成条带,再经质谱鉴定;二是激光显微切割-质谱(LMD-MS),针对EXT1/EXT2、NELL1等不在正常肾小球中表达的抗原,通过精准切割肾小球组织、富集抗原后质谱分析,目前已成为临床验证的标准化技术;三是免疫沉淀-质谱法,用于神经细胞黏附分子1(NCAM1)等抗原的发现,通过蛋白G磁珠沉淀肾组织中的免疫复合物,再经酶解和质谱鉴定。
主要抗原的特征与临床关联
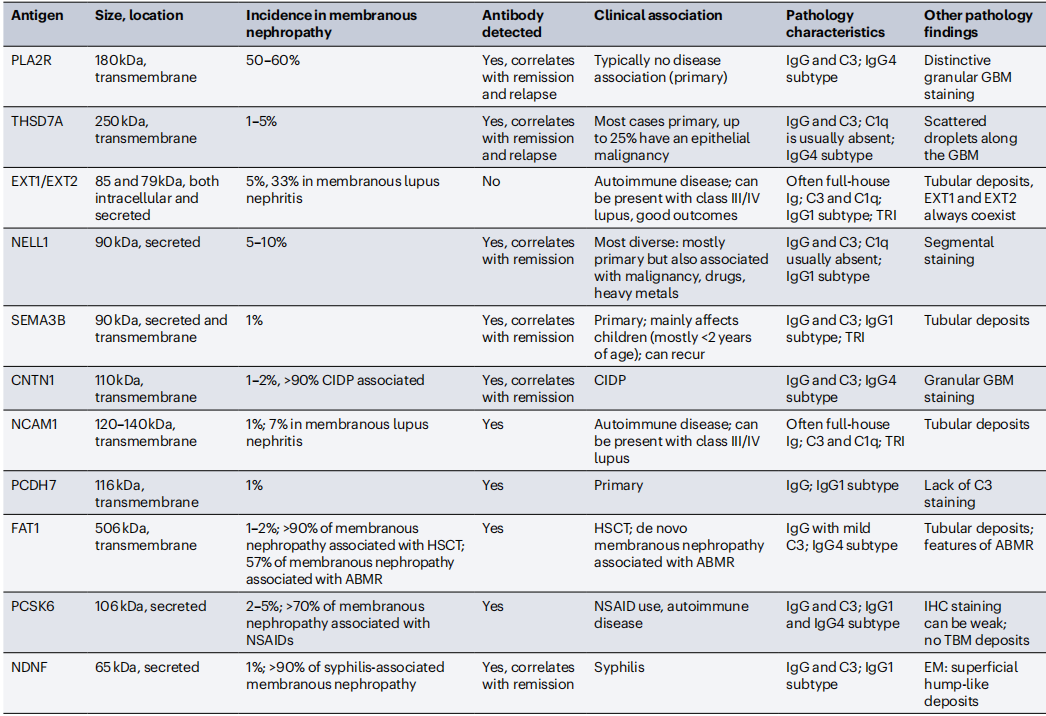
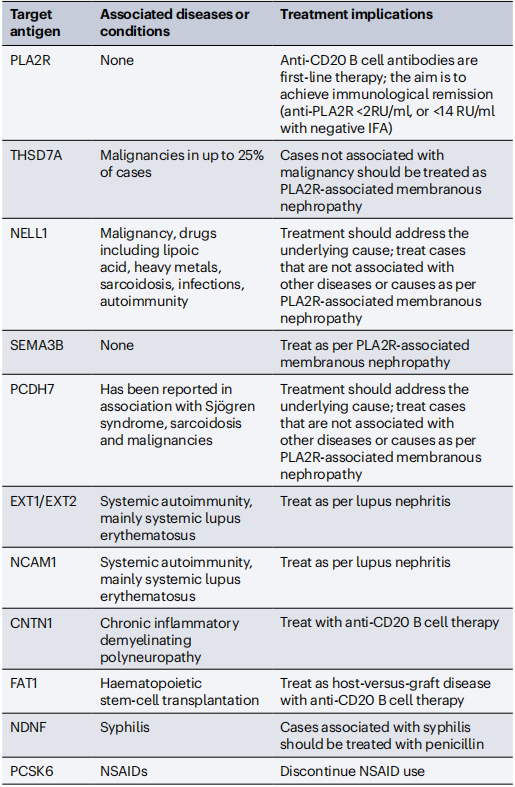
不同靶抗原具有独特的结构、病理特征和临床意义(表1),直接影响疾病分类、治疗方案选择和预后判断。以下为临床最关键的几类抗原:
1.原发性膜性肾病相关抗原
PLA2R是目前最常见的膜性肾病抗原,占所有病例的50%~60%,属于跨膜蛋白,表达于足细胞足突。其病理特征为免疫荧光下IgG4和C3颗粒状沉积,血清抗体阳性率>80%,且抗体滴度可预测治疗反应和移植后复发风险。根据KDIGO指南,对于估算肾小球滤过率(eGFR)>60 ml/min/1.73m²的患者,血清抗PLA2R抗体阳性可替代肾活检确诊。
THSD7A占膜性肾病的1%~5%,同样表达于足细胞,病理上以IgG4沉积为主,无C1q。约25%的THSD7A阳性患者合并上皮源性肿瘤(如肺癌、前列腺癌),血清抗体可能早于肾病症状数月至数年出现,因此需对这类患者进行长期肿瘤筛查。
NELL1是仅次于PLA2R的常见抗原,占5%~10%,为分泌型蛋白,病理特征为IgG1为主的节段性沉积。其临床关联最广泛,既可见于无基础疾病的原发性病例,也与肿瘤(前列腺癌、结肠癌)、药物(硫辛酸、含汞美白霜)、重金属暴露相关,停药或肿瘤切除后肾病可缓解。
2.继发性膜性肾病相关抗原
EXT1/EXT2是首个明确与自身免疫病相关的抗原,在膜性狼疮性肾炎中阳性率达33%,病理上表现为“满堂亮”免疫球蛋白沉积(IgG、IgA、IgM 均阳性),伴随C1q和tubuloreticular包涵体。EXT1/EXT2阳性患者以年轻女性为主,血清肌酐水平较低,肾活检慢性病变少,预后显著优于阴性患者,进展为肾衰竭的比例仅3.1%(阴性患者为18.6%)。
FAT1主要与造血干细胞移植(HSCT)和肾移植后的抗体介导排斥反应(ABMR)相关,在HSCT相关膜性肾病中阳性率>90%,病理上可见肾小管沉积和ABMR特征。其机制可能与移植物抗宿主病(GVHD)诱导足细胞暴露FAT1隐蔽表位有关,治疗需遵循GVHD的治疗原则,以抗 CD20 单克隆抗体为主。
NDNF是梅毒相关膜性肾病的特异性抗原,阳性率>90%,病理上电子显微镜可见浅表“驼峰样”沉积,与感染相关性肾小球肾炎类似但更密集。所有NDNF阳性患者均存在活动性梅毒,青霉素治疗后抗NDNF抗体消失,肾病综合征缓解,提示感染控制是关键。
CNTN1与慢性炎症性脱髓鞘性多发性神经病(CIDP)高度相关,在合并肾病综合征的CIDP 患者中阳性率>90%,病理以IgG4沉积为主。这类患者对常规神经病治疗(如激素、丙种球蛋白)反应差,但73%患者经抗CD20治疗后肾病和神经症状均缓解,血清抗体滴度与疾病活动度相关。
表1. 膜性肾病主要抗原的特征
抗原导向的临床管理与治疗策略
抗原的明确鉴定彻底改变了膜性肾病的临床管理模式,实现了从经验性治疗到精准靶向治疗的转变(图3)。
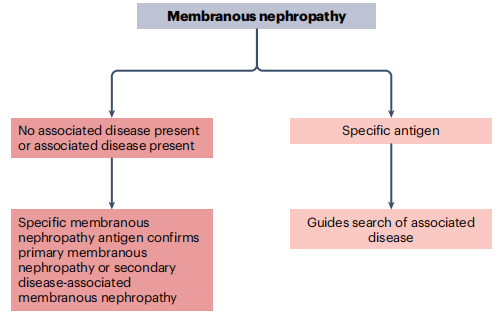
图3. 膜性肾病抗原的临床意义
1.诊断与评估
基于抗原的诊断流程分为两步:首先通过免疫荧光或免疫组化检测PLA2R、NELL1等常见抗原,阴性病例再通过LMD-MS检测EXT1/EXT2、FAT1等少见抗原;其次根据抗原类型排查基础病因,例如THSD7A阳性者筛查肿瘤,NDNF阳性者检测梅毒血清学,PCSK6阳性者询问非甾体抗炎药(NSAIDs)用药史。
血清抗体检测成为重要补充,抗PLA2R、THSD7A抗体的ELISA检测已广泛应用,可用于疾病监测——抗PLA2R抗体滴度下降>50%提示治疗有效,滴度<2 RU/ml定义为免疫缓解,此时即使仍有残余蛋白尿,也无需继续免疫抑制治疗。
2.治疗分层
针对不同抗原的治疗策略差异显著(表2):对于药物相关抗原(如NELL1与硫辛酸、PCSK6与NSAIDs),停药后84%以上患者可实现完全或部分缓解,无需免疫抑制;感染相关抗原(如NDNF与梅毒),抗感染治疗(青霉素)可使肾病缓解;自身免疫病相关抗原(如EXT1/EXT2、NCAM1与狼疮),需按照狼疮肾炎方案治疗,包括糖皮质激素联合免疫抑制剂;器官移植相关抗原(如FAT1与HSCT、ABMR),抗CD20单克隆抗体(利妥昔单抗、奥滨尤妥珠单抗)是首选;原发性膜性肾病(如PLA2R、THSD7A阴性),低危患者(尿蛋白<3.5 g/d、血清白蛋白>3 g/dl)可保守治疗(RAAS抑制剂、低盐低脂饮食),中高危患者(尿蛋白>4 g/d、抗PLA2R滴度>150 RU/ml)需启动抗CD20治疗。
表2. 靶向抗原的治疗
3.预后判断
抗原类型是重要的预后指标:EXT1/EXT2阳性狼疮性肾炎患者肾功能维持更好;SEMA3B阳性儿童患者易出现激素抵抗,需早期使用抗CD20治疗;MPO阳性患者常合并新月体性肾小球肾炎,40%进展为肾衰竭;而PCDH7阳性患者自发缓解率高,85.7%患者经保守治疗或抗CD20治疗可完全缓解。
未来挑战与展望
尽管膜性肾病的抗原研究取得显著进展,仍面临四大挑战:一是抗原检测技术的普及,免疫组化仅适用于少数常见抗原,LMD-MS设备成本高、需专业人员操作,亟需开发更便捷的临床检测方法;二是血清抗体检测的完善,目前仅PLA2R、THSD7A的ELISA试剂盒商业化,NELL1、FAT1等抗原的抗体检测仍处于研究阶段,未来需建立全抗原谱的血清学检测体系;三是未知抗原的发现,现有抗原仅覆盖80%~85%病例,仍有5%~10%的特发性病例需进一步探索;四是发病机制的阐明,多数抗原(如PLA2R、NELL1)最初被鉴定为神经蛋白,其在肾脏中的表达调控、与基础疾病(如肿瘤、感染)的关联机制尚未明确,例如NELL1如何与药物或重金属相互作用诱导自身免疫反应,FAT1为何在HSCT后暴露于免疫系统。
治疗领域的创新方向包括:新型靶向药物,如针对浆细胞的抗CD38单克隆抗体、蛋白酶体抑制剂硼替佐米,用于难治性病例;补体抑制剂,尽管因子B抑制剂iptacopan的临床试验未达预期,但经典途径补体成分(如C1q)的抑制剂仍在研发中;抗原特异性治疗,如针对抗PLA2R抗体分泌细胞的嵌合自身抗体受体(CAAR)自然杀伤细胞疗法,已在体外实验中显示潜力。
结论
过去15年,膜性肾病的研究实现了从病因不明到抗原导向的范式转变,10余种靶抗原的发现不仅完善了疾病分类,更推动了诊断和治疗的精准化。临床实践中,需优先通过抗原检测明确疾病类型,再结合基础病因制定治疗方案,例如药物相关病例停药即可缓解,感染相关病例需控制病原体,自身免疫病相关病例需免疫抑制治疗。未来随着检测技术的普及和发病机制的阐明,膜性肾病将进入个体化治疗时代,进一步改善患者预后。
疾病概述与传统分类
膜性肾病的诊断依赖两项关键检查:免疫荧光显微镜下肾小球基底膜区域的颗粒状IgG沉积,以及电子显微镜下上皮下电子致密物沉积。在2009年之前,免疫复合物中的靶抗原一直未知,疾病分类只能依据是否存在基础病因,分为原发性膜性肾病(约占70%,又称特发性膜性肾病)和继发性膜性肾病(约占30%)。
继发性膜性肾病常与多种疾病或因素相关,包括自身免疫病(如系统性红斑狼疮)、药物(如非甾体抗炎药)、恶性肿瘤(如肺腺癌、胃肠道肿瘤)、感染(如梅毒)、造血干细胞移植(HSCT)后的移植物抗宿主病(GVHD)等。但传统分类存在明显局限,无法通过单一活检特征明确继发性病因,诊断多依赖临床关联推断,准确性较低。
从临床特征来看,膜性肾病患者典型表现为肾病综合征,即24小时尿蛋白>3.5 g、血清白蛋白<3.5 g/dI(溴甲酚绿法)或<3.0 g/dl(溴甲酚紫法),常伴随水肿、腹水、胸腔积液,少数患者出现心包积液。镜下血尿较为常见,发病初期肾小球滤过率(GFR)多正常,高血压发生率低,但约30%患者在发病2年内可能出现肾静脉血栓等血栓栓塞事件,且常伴随继发性高脂血症,心血管疾病风险显著升高。
肾脏活检是确诊金标准,光镜下可见肾小球基底膜增厚,部分病例出现“钉突”和“针孔”样结构;免疫荧光显示IgG和补体C3颗粒状沉积;电镜下上皮下电子致密物沉积可分为四期,从Ⅰ期的浅表沉积到Ⅳ期的沉积物吸收、呈电子透亮状,反映疾病进展阶段。
靶抗原的发现历程与技术突破
膜性肾病研究的转折点始于2009年M型磷脂酶A2受体(PLA2R)的发现,该抗原存在于约70%的原发性膜性肾病患者中,随后2014年发现的血小板反应蛋白1型结构域7A(THSD7A)虽仅占1%~5%病例,但首次提示部分膜性肾病与肿瘤相关。2019年后,抗原发现进入爆发期,激光显微切割-质谱(LMD-MS)等技术推动了外泌体1/2(EXT1/EXT2)、NEL样1蛋白(NELL1)、信号素3B(SEMA3B)等10余种抗原的鉴定,形成了覆盖80%病例的抗原谱(图1和2)。

图1. 膜性肾病相关抗原

图2. 膜性肾病相关抗原发现的时间线
抗原发现的时间轴清晰反映了研究进展:2002年首次在新生儿膜性肾病中发现中性内肽酶(NEP)抗体;2009~2014年PLA2R、THSD7A的发现奠定原发性膜性肾病的抗原基础;2019年后EXT1/EXT2、NELL1等抗原的发现则填补了继发性膜性肾病的抗原空白,例如FAT1与造血干细胞移植相关,NDNF与梅毒相关,MPO与抗中性粒细胞胞浆抗体(ANCA)相关性血管炎相关。
不同抗原的发现依赖差异化技术路径,可分为三类:一是基于血清的免疫印迹法,适用于PLA2R、THSD7A等在正常肾小球中低表达的抗原,通过患者血清抗体与肾小球提取物结合形成条带,再经质谱鉴定;二是激光显微切割-质谱(LMD-MS),针对EXT1/EXT2、NELL1等不在正常肾小球中表达的抗原,通过精准切割肾小球组织、富集抗原后质谱分析,目前已成为临床验证的标准化技术;三是免疫沉淀-质谱法,用于神经细胞黏附分子1(NCAM1)等抗原的发现,通过蛋白G磁珠沉淀肾组织中的免疫复合物,再经酶解和质谱鉴定。
主要抗原的特征与临床关联
不同靶抗原具有独特的结构、病理特征和临床意义(表1),直接影响疾病分类、治疗方案选择和预后判断。以下为临床最关键的几类抗原:
1.原发性膜性肾病相关抗原
PLA2R是目前最常见的膜性肾病抗原,占所有病例的50%~60%,属于跨膜蛋白,表达于足细胞足突。其病理特征为免疫荧光下IgG4和C3颗粒状沉积,血清抗体阳性率>80%,且抗体滴度可预测治疗反应和移植后复发风险。根据KDIGO指南,对于估算肾小球滤过率(eGFR)>60 ml/min/1.73m²的患者,血清抗PLA2R抗体阳性可替代肾活检确诊。
THSD7A占膜性肾病的1%~5%,同样表达于足细胞,病理上以IgG4沉积为主,无C1q。约25%的THSD7A阳性患者合并上皮源性肿瘤(如肺癌、前列腺癌),血清抗体可能早于肾病症状数月至数年出现,因此需对这类患者进行长期肿瘤筛查。
NELL1是仅次于PLA2R的常见抗原,占5%~10%,为分泌型蛋白,病理特征为IgG1为主的节段性沉积。其临床关联最广泛,既可见于无基础疾病的原发性病例,也与肿瘤(前列腺癌、结肠癌)、药物(硫辛酸、含汞美白霜)、重金属暴露相关,停药或肿瘤切除后肾病可缓解。
2.继发性膜性肾病相关抗原
EXT1/EXT2是首个明确与自身免疫病相关的抗原,在膜性狼疮性肾炎中阳性率达33%,病理上表现为“满堂亮”免疫球蛋白沉积(IgG、IgA、IgM 均阳性),伴随C1q和tubuloreticular包涵体。EXT1/EXT2阳性患者以年轻女性为主,血清肌酐水平较低,肾活检慢性病变少,预后显著优于阴性患者,进展为肾衰竭的比例仅3.1%(阴性患者为18.6%)。
FAT1主要与造血干细胞移植(HSCT)和肾移植后的抗体介导排斥反应(ABMR)相关,在HSCT相关膜性肾病中阳性率>90%,病理上可见肾小管沉积和ABMR特征。其机制可能与移植物抗宿主病(GVHD)诱导足细胞暴露FAT1隐蔽表位有关,治疗需遵循GVHD的治疗原则,以抗 CD20 单克隆抗体为主。
NDNF是梅毒相关膜性肾病的特异性抗原,阳性率>90%,病理上电子显微镜可见浅表“驼峰样”沉积,与感染相关性肾小球肾炎类似但更密集。所有NDNF阳性患者均存在活动性梅毒,青霉素治疗后抗NDNF抗体消失,肾病综合征缓解,提示感染控制是关键。
CNTN1与慢性炎症性脱髓鞘性多发性神经病(CIDP)高度相关,在合并肾病综合征的CIDP 患者中阳性率>90%,病理以IgG4沉积为主。这类患者对常规神经病治疗(如激素、丙种球蛋白)反应差,但73%患者经抗CD20治疗后肾病和神经症状均缓解,血清抗体滴度与疾病活动度相关。
表1. 膜性肾病主要抗原的特征

抗原导向的临床管理与治疗策略
抗原的明确鉴定彻底改变了膜性肾病的临床管理模式,实现了从经验性治疗到精准靶向治疗的转变(图3)。

图3. 膜性肾病抗原的临床意义
1.诊断与评估
基于抗原的诊断流程分为两步:首先通过免疫荧光或免疫组化检测PLA2R、NELL1等常见抗原,阴性病例再通过LMD-MS检测EXT1/EXT2、FAT1等少见抗原;其次根据抗原类型排查基础病因,例如THSD7A阳性者筛查肿瘤,NDNF阳性者检测梅毒血清学,PCSK6阳性者询问非甾体抗炎药(NSAIDs)用药史。
血清抗体检测成为重要补充,抗PLA2R、THSD7A抗体的ELISA检测已广泛应用,可用于疾病监测——抗PLA2R抗体滴度下降>50%提示治疗有效,滴度<2 RU/ml定义为免疫缓解,此时即使仍有残余蛋白尿,也无需继续免疫抑制治疗。
2.治疗分层
针对不同抗原的治疗策略差异显著(表2):对于药物相关抗原(如NELL1与硫辛酸、PCSK6与NSAIDs),停药后84%以上患者可实现完全或部分缓解,无需免疫抑制;感染相关抗原(如NDNF与梅毒),抗感染治疗(青霉素)可使肾病缓解;自身免疫病相关抗原(如EXT1/EXT2、NCAM1与狼疮),需按照狼疮肾炎方案治疗,包括糖皮质激素联合免疫抑制剂;器官移植相关抗原(如FAT1与HSCT、ABMR),抗CD20单克隆抗体(利妥昔单抗、奥滨尤妥珠单抗)是首选;原发性膜性肾病(如PLA2R、THSD7A阴性),低危患者(尿蛋白<3.5 g/d、血清白蛋白>3 g/dl)可保守治疗(RAAS抑制剂、低盐低脂饮食),中高危患者(尿蛋白>4 g/d、抗PLA2R滴度>150 RU/ml)需启动抗CD20治疗。
表2. 靶向抗原的治疗

3.预后判断
抗原类型是重要的预后指标:EXT1/EXT2阳性狼疮性肾炎患者肾功能维持更好;SEMA3B阳性儿童患者易出现激素抵抗,需早期使用抗CD20治疗;MPO阳性患者常合并新月体性肾小球肾炎,40%进展为肾衰竭;而PCDH7阳性患者自发缓解率高,85.7%患者经保守治疗或抗CD20治疗可完全缓解。
未来挑战与展望
尽管膜性肾病的抗原研究取得显著进展,仍面临四大挑战:一是抗原检测技术的普及,免疫组化仅适用于少数常见抗原,LMD-MS设备成本高、需专业人员操作,亟需开发更便捷的临床检测方法;二是血清抗体检测的完善,目前仅PLA2R、THSD7A的ELISA试剂盒商业化,NELL1、FAT1等抗原的抗体检测仍处于研究阶段,未来需建立全抗原谱的血清学检测体系;三是未知抗原的发现,现有抗原仅覆盖80%~85%病例,仍有5%~10%的特发性病例需进一步探索;四是发病机制的阐明,多数抗原(如PLA2R、NELL1)最初被鉴定为神经蛋白,其在肾脏中的表达调控、与基础疾病(如肿瘤、感染)的关联机制尚未明确,例如NELL1如何与药物或重金属相互作用诱导自身免疫反应,FAT1为何在HSCT后暴露于免疫系统。
治疗领域的创新方向包括:新型靶向药物,如针对浆细胞的抗CD38单克隆抗体、蛋白酶体抑制剂硼替佐米,用于难治性病例;补体抑制剂,尽管因子B抑制剂iptacopan的临床试验未达预期,但经典途径补体成分(如C1q)的抑制剂仍在研发中;抗原特异性治疗,如针对抗PLA2R抗体分泌细胞的嵌合自身抗体受体(CAAR)自然杀伤细胞疗法,已在体外实验中显示潜力。
结论
过去15年,膜性肾病的研究实现了从病因不明到抗原导向的范式转变,10余种靶抗原的发现不仅完善了疾病分类,更推动了诊断和治疗的精准化。临床实践中,需优先通过抗原检测明确疾病类型,再结合基础病因制定治疗方案,例如药物相关病例停药即可缓解,感染相关病例需控制病原体,自身免疫病相关病例需免疫抑制治疗。未来随着检测技术的普及和发病机制的阐明,膜性肾病将进入个体化治疗时代,进一步改善患者预后。
- 推荐文章
【会议预热】“和Fogo一起CPC”第三期:一场跨越中美、连接全球肾脏病理顶尖力量的学术对话即将开启!
全球顶尖肾病临床研究团队——Emerald Clinical(原乔治临床)权威专家阵容
热点辩论:异种器官移植与干细胞疗法能否替代人体器官捐献?|WCN 2026
达格列净进军ADPKD领域:1年临床研究证实显著延缓肾囊肿进展、保护肾功能丨WCN 2026
KI Report首次证实:早期B细胞亚群可预测膜性肾病患者利妥昔单抗治疗后的复发风险
常染色体显性多囊肾病精准治疗与研究范式正在革新中|WCN 2026
学术纵横|11项高质量研究展示2026年初狼疮肾炎领域最新进展
最新研究:UACR在预测儿童肾脏病进展方面优于UPCR
致敬传奇!原研司美格鲁肽登陆中国5周年,持续领跑,不断突破!
Jonathan Barratt教授专访:B细胞疗法兴起,生物标志物赋能肾小球疾病精准诊疗
2025版ISN全球肾脏健康地图(ISN-GKHA)重磅更新:从数据追踪到公平诊疗的行动之路|WCN 2026
阿塞西普每周一次皮下注射治疗IgAN疗效显著,PIONEER研究则进一步探索其在自身免疫性肾小球疾病中的价值|WCN 2026
肾例明鉴 | 一场普通感冒后,她的肌酐飙升至583μmol/L!医生:警惕药物埋下的肾损伤陷阱
新月体性IgA肾病合并无肾小球基底膜线性免疫荧光的抗GBM肾炎:首例病例报道
当狼疮“突袭”肾与脑:多学科协作成功救治一例重症系统性红斑狼疮活动发作
肾域华章 | 真实世界研究REVEAL重磅发布:司维拉姆显著降低ND-CKD患者透析与心血管事件风险
2026 AACE年会公布重要研究:恩格列净相较于达格列净,可降低2型糖尿病患者心肾事件风险
FDA受理奥妥珠单抗治疗系统性红斑狼疮的补充生物制剂许可申请
重磅!瑞利珠单抗两月一针,治疗IgA肾病Ⅲ期I CAN研究中期分析圆满达标
一“比”了然:高血清IgA/C3比值意味着更差的蛋白尿控制
议通知 | 4月24—26日:2026年第二十五届北京肾脏病学术会议
联合用药亦稳定:非奈利酮持续降低2型糖尿病合并CKD患者尿白蛋白——FIVE‑STAR试验二次分析
狼疮肾炎临床缓解期无症状血清学复阳:预防性强化免疫抑制治疗还是观察等待?
限盐也能预防心衰?证据来了!
外周血与肾间质T细胞谱:狼疮肾炎治疗反应的关键预测指标
运动使死亡风险降低46%!82项RCT的荟萃分析证实体育锻炼对CKD的7大获益
初夏相约,共赴京华——北大医院肾脏病精准医学学术会议第一轮通知
超1.5亿人受累!中国30年慢性肾脏病负担特征与变迁给未来防控带来哪些启示
中国台湾IgA肾病患者经扁桃体切除联合激素冲击治疗实现尿学缓解一例
指南共识丨ERA提出急性肾损伤患者出院后管理的十大核心建议
意外发现:常见心脏标志物BNP,竟是糖尿病患者肾脏功能下降的“预警信号”
秉持以心肾结局为中心的治疗策略:一例蛋白尿明显好转但肾功能持续下降DKD患者的诊疗启示
肾域华章丨中山医院丁小强团队真实世界研究:泰它西普联合糖皮质激素治疗IgA肾病,降蛋白尿效果更优
里程碑式突破:FDA批准司帕生坦用于FSGS,开启非免疫抑制治疗新纪元
第十六届东方肾脏病学会议(OCN 2026)第一轮通知
IgA肾病治疗新抉择:同步联合还是序贯递进?
北大医院肾脏内科吕继成教授团队研究成果发表于JASN:揭示ERA与SGLT2抑制剂在IgA肾病中的独立降蛋白作用及联合治疗潜力
补水干预未能降低肾结石复发率,个体化预防已成行业新共识
精准靶向,迭代前行——KDIGO指南专家组解读IgA肾病补体抑制剂与B细胞调节剂的治疗定位
2026年第一季度国际肾脏病学领域进展回顾
【CKM精品课】张春教授:CKM管理的理念革新——从“治病”到“救人”的本质跨越
WCN 2026丨Brad Rovin教授:奥妥珠单抗提供肾小球疾病领域内首个可诱导肾脏组织学缓解并深度清除肾内B细胞的证据
【会议预告】北大医院肾脏病精准医学学术会议
全球首款IgA肾病基因疗法Sefaxersen 70mg:每月一次,PK/PD特征明确、无种族差异,全力推进Ⅲ期IMAGINATION研究丨WCN 2026
丁小强教授主持国际专题研讨会,聚焦AKI全球负担、创新治疗、康复策略丨WCN 2026
赵占正/张军军教授领衔国内多中心回顾研究证实:泽贝妥单抗治疗膜性肾病安全有效,6个月缓解率超六成丨WCN中国之声
突破传统认知,吕继成教授课题组联合国内多家中心发现IgA2亚型在IgA肾病中同样扮演关键致病角色
【CKM精品课】黄恺教授:破局“甜蜜危机”,中国居民糖代谢负担现状与精准分型
WCN中国之声丨浙大一院张萍教授:全球首创双靶点激动剂MT1013治疗SHPT Ⅱ期研究取得积极结果
WCN 2026丨ISN-ISGD联合会议聚焦足细胞损伤精准诊疗前沿进展:从自身抗体内型分型到全新靶点突破
高血压精准管理新动向:关注难治性高血压患者中皮质醇增多症的筛查丨ACC.26
WCN中国之声丨赵明辉教授:可伐利单抗可持续缓解PHN疲劳症状,患者接受度高达96%,aHUS Ⅲ期试验同步推进
WCN 2026丨菲泽妥单抗IGNAZ研究最新结果解读:IgA肾病精准靶向与免疫安全并进
WCN 2026丨CKD-MBD前沿进展:成人骨代谢新认知与儿童临床管理共识
WCN 2026重磅丨2026版KDIGO AKI/AKD指南更新核心要点全解
