- 首页 > 正文
肾例明鉴|43岁男子双下肢水肿、肌酐飙升,背后竟是两种肾病罕见叠加作祟!膜性肾病合并抗GBM病该如何破局?
发表时间:2026-03-16 11:45:36
膜性肾病(MN)是成人肾病综合征常见病因,以肾小球上皮下免疫复合物沉积、基底膜增厚为特征;抗肾小球基底膜(GBM)病为罕见急进性肾炎,以抗GBM抗体阳性、新月体形成为特点,二者合并发生极为罕见,诊疗挑战显著。MN合并抗GBM病兼具两类疾病表现:既有大量蛋白尿、低蛋白血症等肾病综合征特征,又有血尿、血肌酐进行性升高的急进性肾炎表现,易误诊。此类患者抗GBM抗体抗原谱窄、以IgG4亚型为主,肾损伤程度较单纯抗GBM病轻,经血浆置换联合强化免疫抑制治疗后预后更佳。本文报道1例43岁该类患者的诊疗经过,结合病理与干预策略,探讨其诊断思路与治疗要点,为临床精准诊疗提供参考。
一、临床资料
男性,43岁。主诉:双眼睑、双下肢水肿40余天,发现血肌酐升高20天。
现病史:40余天前无诱因出现双眼睑、双下肢水肿,伴尿色加深,尿量正常。当地医院查血压正常,尿常规PRO(+++),红细胞80~100/HP,予“青霉素”治疗5天后,双下肢水肿减轻。查尿蛋白定量10.47g/d,SCr 107.9μmol/L,ALB 25.8g/L,IgG 3.56g/L,C 31.87g/L,RF、ANA及ANCA均阴性。1个月前于外院行肾穿刺,病理示免疫荧光IgG(++),C3(+),沿毛细血管壁线样沉积。光镜示多数新月体形成。电镜符合Ⅰ期膜性肾病。予甲泼尼龙冲击治疗3次(具体不详),环磷酰胺1g静脉输注,继之以泼尼松60mg每日一次口服至今。患者眼睑及双下肢水肿逐渐加重,伴尿量减少,700~800 ml/d。近20天SCr进行性升高至271μmol/L,为进一步诊疗收入院。
既往史:体健。吸烟25年,40支/日。偶有饮酒。
入院查体:体温36.5℃,脉搏60次/分,血压140/90mmHg,呼吸22次/分。听诊双肺呼吸音粗,未及干湿啰音。心脏和腹部查体未见明显异常。双下肢重度水肿。
辅助检查:
借阅外院肾活检病理:免疫荧光IgG(++),IgA(-),IgM(±),C3(+),FRA(-),C1q(-),沿毛细血管壁粗线样沉积(图1)。光镜可见23个肾小球,毛细血管袢严重破坏,伴多数新月体形成,9个细胞性、1个细胞纤维性新月体,1个节段性坏死。肾小管上皮颗粒及空泡变性,多灶状萎缩,肾间质多灶状淋巴单核浸润伴纤维化,小动脉管壁增厚(图2)。结合荧光考虑新月体性肾炎Ⅰ型可能性大。电镜:肾小球基底膜轻度增厚,上皮下电子致密物沉积,上皮细胞足突融合,肾小管上皮细胞溶酶体增多,灶状萎缩,肾间质淋巴单核细胞浸润(图3),符合Ⅰ期膜性肾病。
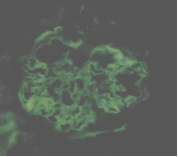
图1
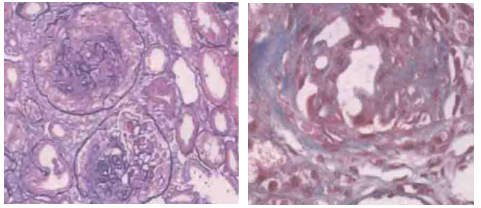
图2
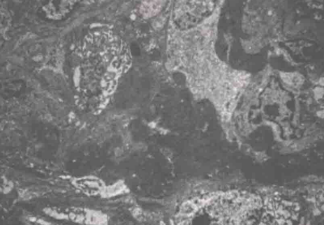
图3
初步诊断:抗肾小球基底膜病;急进性肾炎Ⅰ型急性肾损伤;肾病综合征;膜性肾病。
二、诊断思路和临床诊治经过
患者为中年男性,临床表现为肾病综合征,肾脏病理提示肾小球基底膜增厚,上皮下电子致密物沉积,上皮细胞足突融合,因此Ⅰ期膜性肾病诊断明确。同时患者临床表现有血尿,血肌酐进行性升高伴尿量减少,符合急进性肾炎综合征,结合肾脏病理免疫荧光可见IgG(++),C3(+),沿毛细血管壁线样沉积,以及光镜可见多数新月体形成,考虑抗肾小球基底膜病诊断明确。
尽管患者入院前已行甲泼尼龙冲击及静脉环磷酰胺等免疫抑制治疗,但血肌酐水平仍进行性升高,肾功能恶化。入院后查血清抗GBM抗体,结果为阳性,给予血浆置换5次,直至抗体转阴。同时继续激素治疗,将环磷酰胺改为50mg每日2次口服。患者尿量逐渐恢复正常,血肌酐降至139 μmol/L。出院后规律随访,肾功能逐渐恢复正常,尿蛋白转阴。
最终诊断:抗肾小球基底膜病;急进性肾炎Ⅰ型;急性肾衰竭;肾病综合征;膜性肾病;慢性肾脏病2期。
三、讨论
抗肾小球基底膜(anti-GBM)病是一种罕见且凶险的自身免疫性疾病,其病理核心是针对基底膜Ⅳ型胶原α3链NC1结构域的自身抗体介导的损伤。该病典型表现为急进性肾小球肾炎(RPGN),常伴有肺出血。虽然原发性抗GBM病最为常见,但继发性或合并其他肾小球疾病的情况也时有报道。其中,抗GBM病合并膜性肾病(MN)是最常见的重叠综合征之一,其他还可见于IgA肾病、局灶节段性肾小球硬化(FSGS)等。自1974年Vallancien等首次报道以来,关于两者并存的病例逐渐增多。流行病学数据显示,在这些病例中,抗GBM病多继发于MN之后或两者同时确诊,而抗GBM病先于MN发生的情况极为罕见。这种时间分布特征暗示了两者之间可能存在特定的病理生理联系[1.2]。
本病例患者同时具备抗GBM病和MN的双重病理特征。与典型的单纯抗GBM病相比,合并MN的患者表现出显著不同的临床表型,这种差异具有重要的鉴别诊断价值。
首先,蛋白尿水平显著升高。典型抗GBM病的蛋白尿通常为轻至中度,而合并MN的患者由于MN导致的电荷屏障和结构屏障受损,常表现为大量蛋白尿,甚至达到肾病综合征(NS)的诊断标准。文献统计显示,此类患者发生肾病综合征的比例远高于单纯抗GBM病患者。其次,肾脏损伤程度相对较轻。尽管存在新月体性肾炎的病理基础,但合并MN的患者在确诊时的血肌酐水平往往低于典型抗GBM病患者。这可能与MN的慢性病理改变缓冲了部分急性损伤,或与抗体本身的致病强度较弱有关。最后,少尿/无尿及肉眼血尿发生率较低。典型抗GBM病起病急骤,常迅速进展为少尿型急性肾衰竭,而合并MN的患者肾功能恶化相对平缓,且较少出现肉眼血尿。
这种独特的临床表型直接影响了患者的预后。在接受标准的血浆置换(PE)联合强化免疫抑制治疗(糖皮质激素+环磷酰胺)后,合并MN的抗GBM病患者展现出了优于典型患者的治疗反应。
既往研究表明,典型抗GBM病预后极差,若不治疗几乎均进展为终末期肾病(ESRD)。即使经过积极治疗,其1年肾脏存活率也仅为13.3%左右。然而,合并MN的抗GBM病患者构成了一个“特殊的幸存者群体”。多项回顾性研究显示,此类患者的1年肾脏存活率可高达62.5%。这一显著差异提示,尽管病情复杂,此类患者的肾脏组织可能保留了更多的可逆性损伤成分。因此,临床医生应尽早通过肾活检明确诊断,及时给予同等强度的血浆置换和免疫抑制治疗,以最大程度清除致病抗体,改善预后[3,4]。
关于抗GBM病合并MN的发病机制,目前的免疫学研究主要集中在以下三个方面[5-7]:
(1)自身抗体的免疫特性差异
研究发现,此类患者体内的抗GBM抗体具有独特的免疫学指纹。与典型患者体内高滴度、识别广泛表位的IgG1/IgG3抗体不同,合并MN患者的抗体滴度相对较低,抗原谱较窄,且主要以IgG4亚型为主。IgG4被认为是一种“弱致病性”亚型,其无法有效激活补体经典途径(缺乏C1q结合位点),也不能强力介导抗体依赖的细胞毒性作用(ADCC)。这一免疫学特征很好地解释了为何此类患者虽然有新月体形成,但肾损伤程度相对较轻,且预后较好。
(2)抗原暴露与表位扩展假说
关于两种疾病并存的原因,“抗原暴露”理论最为普遍。该理论认为,MN患者上皮下免疫复合物的长期沉积导致GBM结构受损,使原本处于遮蔽状态的自身抗原(Ⅳ型胶原α3链和α4链)暴露,从而诱发抗GBM抗体的产生。
(3)分子同源性与动物实验证据
分子生物学证实,MN病理特征性的“钉突”成分正是Ⅳ型胶原的α3和α4链,这与抗GBM抗体的靶抗原完全一致。新近的动物实验进一步验证了这一机制:研究人员利用α3(IV)NC1抗原免疫DBA/1小鼠发现,低剂量/低频次免疫主要诱导MN样病理改变;而增加免疫剂量和次数后,小鼠则发展为典型的新月体性肾炎。这提示抗GBM病和MN可能并非完全独立的疾病,而是机体对同一抗原产生的不同强度或不同阶段的免疫反应。MN可能代表了免疫反应相对温和、局限于上皮侧的早期阶段,而抗GBM病则是免疫反应突破屏障、深入基底膜导致的剧烈损伤阶段。
综上所述,抗GBM病合并膜性肾病是一种具有独特临床病理特征的重叠综合征。其预后显著优于单纯抗GBM病,这可能与IgG4亚型抗体的弱致病性及MN导致的抗原暴露机制有关。早期肾活检确诊及及时的血浆置换治疗是挽救患者肾功能的关键。
参考文献:
[1] Klassen J, Elwood C, Grossberg AL, et al. Evolution of membranous nephropathy into anti-glomerular-basement-membrane glomerulonephritis.?N Engl J Med. 1974;290(24):1340-1344.
[2] Zhang S, Li C, Huang J, et al. Clinical and pathological features of anti-glomerular basement membrane disease associated with membranous nephropathy: an observational study.?Ren Fail. 2022;44(1):1904-1914.
[3] Levy JB, Turner AN, Rees AJ, Pusey CD. Long-term outcome of anti-glomerular basement membrane antibody disease treated with plasma exchange and immunosuppression.?Ann Intern Med. 2001;134(11):1033-1042.
[4] Zhang S, Li C, Huang J, et al. Clinical and pathological features of anti-glomerular basement membrane disease associated with membranous nephropathy: an observational study. Ren Fail. 2022;44(1):1904-1914.
[5] Glassock RJ. Membranous Nephropathy Due to Anti-GBM Antibodies of Mice and Men.?Am J Nephrol. 2020;51(2):96-98.
[6] Wu Y, Zhang L, Zhao Z. Clinicopathological features and predictors of anti-GBM disease combined with membranous nephropathy.?Clin Kidney J. 2025;18(3):sfaf014. Published 2025 Feb 27.
[7] Bu L, Said SM, Herrera Hernandez L, et al. The Characteristics of Concurrent Anti-Glomerular Basement Membrane Nephritis and Membranous Nephropathy. Kidney Int Rep. 2023;8(10):2164-2167. Published 2023 Aug 11.
一、临床资料
男性,43岁。主诉:双眼睑、双下肢水肿40余天,发现血肌酐升高20天。
现病史:40余天前无诱因出现双眼睑、双下肢水肿,伴尿色加深,尿量正常。当地医院查血压正常,尿常规PRO(+++),红细胞80~100/HP,予“青霉素”治疗5天后,双下肢水肿减轻。查尿蛋白定量10.47g/d,SCr 107.9μmol/L,ALB 25.8g/L,IgG 3.56g/L,C 31.87g/L,RF、ANA及ANCA均阴性。1个月前于外院行肾穿刺,病理示免疫荧光IgG(++),C3(+),沿毛细血管壁线样沉积。光镜示多数新月体形成。电镜符合Ⅰ期膜性肾病。予甲泼尼龙冲击治疗3次(具体不详),环磷酰胺1g静脉输注,继之以泼尼松60mg每日一次口服至今。患者眼睑及双下肢水肿逐渐加重,伴尿量减少,700~800 ml/d。近20天SCr进行性升高至271μmol/L,为进一步诊疗收入院。
既往史:体健。吸烟25年,40支/日。偶有饮酒。
入院查体:体温36.5℃,脉搏60次/分,血压140/90mmHg,呼吸22次/分。听诊双肺呼吸音粗,未及干湿啰音。心脏和腹部查体未见明显异常。双下肢重度水肿。
辅助检查:
借阅外院肾活检病理:免疫荧光IgG(++),IgA(-),IgM(±),C3(+),FRA(-),C1q(-),沿毛细血管壁粗线样沉积(图1)。光镜可见23个肾小球,毛细血管袢严重破坏,伴多数新月体形成,9个细胞性、1个细胞纤维性新月体,1个节段性坏死。肾小管上皮颗粒及空泡变性,多灶状萎缩,肾间质多灶状淋巴单核浸润伴纤维化,小动脉管壁增厚(图2)。结合荧光考虑新月体性肾炎Ⅰ型可能性大。电镜:肾小球基底膜轻度增厚,上皮下电子致密物沉积,上皮细胞足突融合,肾小管上皮细胞溶酶体增多,灶状萎缩,肾间质淋巴单核细胞浸润(图3),符合Ⅰ期膜性肾病。

图1

图2

图3
初步诊断:抗肾小球基底膜病;急进性肾炎Ⅰ型急性肾损伤;肾病综合征;膜性肾病。
二、诊断思路和临床诊治经过
患者为中年男性,临床表现为肾病综合征,肾脏病理提示肾小球基底膜增厚,上皮下电子致密物沉积,上皮细胞足突融合,因此Ⅰ期膜性肾病诊断明确。同时患者临床表现有血尿,血肌酐进行性升高伴尿量减少,符合急进性肾炎综合征,结合肾脏病理免疫荧光可见IgG(++),C3(+),沿毛细血管壁线样沉积,以及光镜可见多数新月体形成,考虑抗肾小球基底膜病诊断明确。
尽管患者入院前已行甲泼尼龙冲击及静脉环磷酰胺等免疫抑制治疗,但血肌酐水平仍进行性升高,肾功能恶化。入院后查血清抗GBM抗体,结果为阳性,给予血浆置换5次,直至抗体转阴。同时继续激素治疗,将环磷酰胺改为50mg每日2次口服。患者尿量逐渐恢复正常,血肌酐降至139 μmol/L。出院后规律随访,肾功能逐渐恢复正常,尿蛋白转阴。
最终诊断:抗肾小球基底膜病;急进性肾炎Ⅰ型;急性肾衰竭;肾病综合征;膜性肾病;慢性肾脏病2期。
三、讨论
抗肾小球基底膜(anti-GBM)病是一种罕见且凶险的自身免疫性疾病,其病理核心是针对基底膜Ⅳ型胶原α3链NC1结构域的自身抗体介导的损伤。该病典型表现为急进性肾小球肾炎(RPGN),常伴有肺出血。虽然原发性抗GBM病最为常见,但继发性或合并其他肾小球疾病的情况也时有报道。其中,抗GBM病合并膜性肾病(MN)是最常见的重叠综合征之一,其他还可见于IgA肾病、局灶节段性肾小球硬化(FSGS)等。自1974年Vallancien等首次报道以来,关于两者并存的病例逐渐增多。流行病学数据显示,在这些病例中,抗GBM病多继发于MN之后或两者同时确诊,而抗GBM病先于MN发生的情况极为罕见。这种时间分布特征暗示了两者之间可能存在特定的病理生理联系[1.2]。
本病例患者同时具备抗GBM病和MN的双重病理特征。与典型的单纯抗GBM病相比,合并MN的患者表现出显著不同的临床表型,这种差异具有重要的鉴别诊断价值。
首先,蛋白尿水平显著升高。典型抗GBM病的蛋白尿通常为轻至中度,而合并MN的患者由于MN导致的电荷屏障和结构屏障受损,常表现为大量蛋白尿,甚至达到肾病综合征(NS)的诊断标准。文献统计显示,此类患者发生肾病综合征的比例远高于单纯抗GBM病患者。其次,肾脏损伤程度相对较轻。尽管存在新月体性肾炎的病理基础,但合并MN的患者在确诊时的血肌酐水平往往低于典型抗GBM病患者。这可能与MN的慢性病理改变缓冲了部分急性损伤,或与抗体本身的致病强度较弱有关。最后,少尿/无尿及肉眼血尿发生率较低。典型抗GBM病起病急骤,常迅速进展为少尿型急性肾衰竭,而合并MN的患者肾功能恶化相对平缓,且较少出现肉眼血尿。
这种独特的临床表型直接影响了患者的预后。在接受标准的血浆置换(PE)联合强化免疫抑制治疗(糖皮质激素+环磷酰胺)后,合并MN的抗GBM病患者展现出了优于典型患者的治疗反应。
既往研究表明,典型抗GBM病预后极差,若不治疗几乎均进展为终末期肾病(ESRD)。即使经过积极治疗,其1年肾脏存活率也仅为13.3%左右。然而,合并MN的抗GBM病患者构成了一个“特殊的幸存者群体”。多项回顾性研究显示,此类患者的1年肾脏存活率可高达62.5%。这一显著差异提示,尽管病情复杂,此类患者的肾脏组织可能保留了更多的可逆性损伤成分。因此,临床医生应尽早通过肾活检明确诊断,及时给予同等强度的血浆置换和免疫抑制治疗,以最大程度清除致病抗体,改善预后[3,4]。
关于抗GBM病合并MN的发病机制,目前的免疫学研究主要集中在以下三个方面[5-7]:
(1)自身抗体的免疫特性差异
研究发现,此类患者体内的抗GBM抗体具有独特的免疫学指纹。与典型患者体内高滴度、识别广泛表位的IgG1/IgG3抗体不同,合并MN患者的抗体滴度相对较低,抗原谱较窄,且主要以IgG4亚型为主。IgG4被认为是一种“弱致病性”亚型,其无法有效激活补体经典途径(缺乏C1q结合位点),也不能强力介导抗体依赖的细胞毒性作用(ADCC)。这一免疫学特征很好地解释了为何此类患者虽然有新月体形成,但肾损伤程度相对较轻,且预后较好。
(2)抗原暴露与表位扩展假说
关于两种疾病并存的原因,“抗原暴露”理论最为普遍。该理论认为,MN患者上皮下免疫复合物的长期沉积导致GBM结构受损,使原本处于遮蔽状态的自身抗原(Ⅳ型胶原α3链和α4链)暴露,从而诱发抗GBM抗体的产生。
(3)分子同源性与动物实验证据
分子生物学证实,MN病理特征性的“钉突”成分正是Ⅳ型胶原的α3和α4链,这与抗GBM抗体的靶抗原完全一致。新近的动物实验进一步验证了这一机制:研究人员利用α3(IV)NC1抗原免疫DBA/1小鼠发现,低剂量/低频次免疫主要诱导MN样病理改变;而增加免疫剂量和次数后,小鼠则发展为典型的新月体性肾炎。这提示抗GBM病和MN可能并非完全独立的疾病,而是机体对同一抗原产生的不同强度或不同阶段的免疫反应。MN可能代表了免疫反应相对温和、局限于上皮侧的早期阶段,而抗GBM病则是免疫反应突破屏障、深入基底膜导致的剧烈损伤阶段。
综上所述,抗GBM病合并膜性肾病是一种具有独特临床病理特征的重叠综合征。其预后显著优于单纯抗GBM病,这可能与IgG4亚型抗体的弱致病性及MN导致的抗原暴露机制有关。早期肾活检确诊及及时的血浆置换治疗是挽救患者肾功能的关键。
参考文献:
[1] Klassen J, Elwood C, Grossberg AL, et al. Evolution of membranous nephropathy into anti-glomerular-basement-membrane glomerulonephritis.?N Engl J Med. 1974;290(24):1340-1344.
[2] Zhang S, Li C, Huang J, et al. Clinical and pathological features of anti-glomerular basement membrane disease associated with membranous nephropathy: an observational study.?Ren Fail. 2022;44(1):1904-1914.
[3] Levy JB, Turner AN, Rees AJ, Pusey CD. Long-term outcome of anti-glomerular basement membrane antibody disease treated with plasma exchange and immunosuppression.?Ann Intern Med. 2001;134(11):1033-1042.
[4] Zhang S, Li C, Huang J, et al. Clinical and pathological features of anti-glomerular basement membrane disease associated with membranous nephropathy: an observational study. Ren Fail. 2022;44(1):1904-1914.
[5] Glassock RJ. Membranous Nephropathy Due to Anti-GBM Antibodies of Mice and Men.?Am J Nephrol. 2020;51(2):96-98.
[6] Wu Y, Zhang L, Zhao Z. Clinicopathological features and predictors of anti-GBM disease combined with membranous nephropathy.?Clin Kidney J. 2025;18(3):sfaf014. Published 2025 Feb 27.
[7] Bu L, Said SM, Herrera Hernandez L, et al. The Characteristics of Concurrent Anti-Glomerular Basement Membrane Nephritis and Membranous Nephropathy. Kidney Int Rep. 2023;8(10):2164-2167. Published 2023 Aug 11.
- 推荐文章
【会议预热】“和Fogo一起CPC”第三期:一场跨越中美、连接全球肾脏病理顶尖力量的学术对话即将开启!
全球顶尖肾病临床研究团队——Emerald Clinical(原乔治临床)权威专家阵容
热点辩论:异种器官移植与干细胞疗法能否替代人体器官捐献?|WCN 2026
达格列净进军ADPKD领域:1年临床研究证实显著延缓肾囊肿进展、保护肾功能丨WCN 2026
KI Report首次证实:早期B细胞亚群可预测膜性肾病患者利妥昔单抗治疗后的复发风险
常染色体显性多囊肾病精准治疗与研究范式正在革新中|WCN 2026
学术纵横|11项高质量研究展示2026年初狼疮肾炎领域最新进展
最新研究:UACR在预测儿童肾脏病进展方面优于UPCR
致敬传奇!原研司美格鲁肽登陆中国5周年,持续领跑,不断突破!
Jonathan Barratt教授专访:B细胞疗法兴起,生物标志物赋能肾小球疾病精准诊疗
2025版ISN全球肾脏健康地图(ISN-GKHA)重磅更新:从数据追踪到公平诊疗的行动之路|WCN 2026
阿塞西普每周一次皮下注射治疗IgAN疗效显著,PIONEER研究则进一步探索其在自身免疫性肾小球疾病中的价值|WCN 2026
肾例明鉴 | 一场普通感冒后,她的肌酐飙升至583μmol/L!医生:警惕药物埋下的肾损伤陷阱
新月体性IgA肾病合并无肾小球基底膜线性免疫荧光的抗GBM肾炎:首例病例报道
当狼疮“突袭”肾与脑:多学科协作成功救治一例重症系统性红斑狼疮活动发作
肾域华章 | 真实世界研究REVEAL重磅发布:司维拉姆显著降低ND-CKD患者透析与心血管事件风险
2026 AACE年会公布重要研究:恩格列净相较于达格列净,可降低2型糖尿病患者心肾事件风险
FDA受理奥妥珠单抗治疗系统性红斑狼疮的补充生物制剂许可申请
重磅!瑞利珠单抗两月一针,治疗IgA肾病Ⅲ期I CAN研究中期分析圆满达标
一“比”了然:高血清IgA/C3比值意味着更差的蛋白尿控制
议通知 | 4月24—26日:2026年第二十五届北京肾脏病学术会议
联合用药亦稳定:非奈利酮持续降低2型糖尿病合并CKD患者尿白蛋白——FIVE‑STAR试验二次分析
狼疮肾炎临床缓解期无症状血清学复阳:预防性强化免疫抑制治疗还是观察等待?
限盐也能预防心衰?证据来了!
外周血与肾间质T细胞谱:狼疮肾炎治疗反应的关键预测指标
运动使死亡风险降低46%!82项RCT的荟萃分析证实体育锻炼对CKD的7大获益
初夏相约,共赴京华——北大医院肾脏病精准医学学术会议第一轮通知
超1.5亿人受累!中国30年慢性肾脏病负担特征与变迁给未来防控带来哪些启示
中国台湾IgA肾病患者经扁桃体切除联合激素冲击治疗实现尿学缓解一例
指南共识丨ERA提出急性肾损伤患者出院后管理的十大核心建议
意外发现:常见心脏标志物BNP,竟是糖尿病患者肾脏功能下降的“预警信号”
秉持以心肾结局为中心的治疗策略:一例蛋白尿明显好转但肾功能持续下降DKD患者的诊疗启示
肾域华章丨中山医院丁小强团队真实世界研究:泰它西普联合糖皮质激素治疗IgA肾病,降蛋白尿效果更优
里程碑式突破:FDA批准司帕生坦用于FSGS,开启非免疫抑制治疗新纪元
第十六届东方肾脏病学会议(OCN 2026)第一轮通知
IgA肾病治疗新抉择:同步联合还是序贯递进?
北大医院肾脏内科吕继成教授团队研究成果发表于JASN:揭示ERA与SGLT2抑制剂在IgA肾病中的独立降蛋白作用及联合治疗潜力
补水干预未能降低肾结石复发率,个体化预防已成行业新共识
精准靶向,迭代前行——KDIGO指南专家组解读IgA肾病补体抑制剂与B细胞调节剂的治疗定位
2026年第一季度国际肾脏病学领域进展回顾
【CKM精品课】张春教授:CKM管理的理念革新——从“治病”到“救人”的本质跨越
WCN 2026丨Brad Rovin教授:奥妥珠单抗提供肾小球疾病领域内首个可诱导肾脏组织学缓解并深度清除肾内B细胞的证据
【会议预告】北大医院肾脏病精准医学学术会议
全球首款IgA肾病基因疗法Sefaxersen 70mg:每月一次,PK/PD特征明确、无种族差异,全力推进Ⅲ期IMAGINATION研究丨WCN 2026
丁小强教授主持国际专题研讨会,聚焦AKI全球负担、创新治疗、康复策略丨WCN 2026
赵占正/张军军教授领衔国内多中心回顾研究证实:泽贝妥单抗治疗膜性肾病安全有效,6个月缓解率超六成丨WCN中国之声
突破传统认知,吕继成教授课题组联合国内多家中心发现IgA2亚型在IgA肾病中同样扮演关键致病角色
【CKM精品课】黄恺教授:破局“甜蜜危机”,中国居民糖代谢负担现状与精准分型
WCN中国之声丨浙大一院张萍教授:全球首创双靶点激动剂MT1013治疗SHPT Ⅱ期研究取得积极结果
WCN 2026丨ISN-ISGD联合会议聚焦足细胞损伤精准诊疗前沿进展:从自身抗体内型分型到全新靶点突破
高血压精准管理新动向:关注难治性高血压患者中皮质醇增多症的筛查丨ACC.26
WCN中国之声丨赵明辉教授:可伐利单抗可持续缓解PHN疲劳症状,患者接受度高达96%,aHUS Ⅲ期试验同步推进
WCN 2026丨菲泽妥单抗IGNAZ研究最新结果解读:IgA肾病精准靶向与免疫安全并进
WCN 2026丨CKD-MBD前沿进展:成人骨代谢新认知与儿童临床管理共识
WCN 2026重磅丨2026版KDIGO AKI/AKD指南更新核心要点全解
