- 首页 > 正文
3-in-3临床行动框架——从证据到行动:推进2型糖尿病合并慢性肾脏病三联疗法的及时实施
发表时间:2026-01-31 16:08:26
近期,西班牙肾脏学与代谢病学专家团队在Kidney International Reports发表一篇综述,系统阐述了三联疗法(RASi+SGLT2i+nsMRA)的循证基础、实施瓶颈及“3个月内完成三联(3-in-3)”的临床行动框架,呼吁将证据转化为实践,以防止糖尿病肾病患者错失肾脏与心血管保护的黄金窗口。
一、当前挑战:尽管有循证干预措施,CKD负担仍在加剧
正如改善全球肾脏病预后组织(KDIGO)“维护肾脏健康与预防CKD”争议会议所强调,预防和早期干预应成为减轻肾脏病负担的主要手段。然而,在21世纪的CKD诊疗中,仍有临床医生未能常规检测尿白蛋白或处方全面的肾脏保护性疗法。这种错失的机会可能缩短患者寿命,并使需要透析或其他形式肾脏替代治疗的时间提前数年甚至数十年。
预计到2050年,CKD将成为西欧第三大死亡原因,在预期寿命长的其他国家(如日本及部分中美、南美洲国家)亦是如此。T2DM仍然是全球范围内导致需要肾脏替代治疗的最常见原因。这反映出当前CKD管理,尤其是T2DM合并CKD管理中存在关键缺口,迫切需要将临床指南进展转化为现实诊疗实践。作者提出,应尽快从20世纪传统的RASi单药治疗策略,转向21世纪基于证据的综合三联疗法策略,避免因治疗惰性导致患者暴露于不必要的风险中。
二、肾脏保护的三重证据基石:从RASi到SGLT2i再到非奈利酮
现代三联治疗策略自2024年起获最新指南认可,包括最大耐受剂量的RASi、加用SGLT2i、再加用nsMRA非奈利酮。GLP-1受体激动剂(GLP-1RA)司美格鲁肽因其在T2DM和CKD中的心肾保护作用,也被部分指南列为第四种支柱药物。
1、20世纪的单药治疗:RASi
肾素-血管紧张素系统抑制剂(RASi)长期是糖尿病肾病的基础用药,虽能减缓肾功能下降,但远未消除进展风险。
2、21世纪10年代的突破:SGLT2i
肾脏保护领域的转折点出现在2016年。MPA-REG OUTCOME试验显示,SGLT2i类药物恩格列净可改善T2DM患者的心血管结局,并降低预设的肾脏次要终点风险。2019年,具有里程碑意义的CREDENCE试验进一步证实,在RASi基础上加用卡格列净,可使T2DM合并CKD患者发生肾衰竭、血清肌酐翻倍或肾脏/心血管原因死亡的风险降低30%,但中位随访2.62年后,残余风险仍高达11%。
3、新时代的核心成员:非奈利酮
FIDELIO-DKD和FIGARO-DKD两项关键试验证实,nsMRA非奈利酮可进一步降低肾衰与心血管事件风险。合并分析(FIDELITY)显示,非奈利酮在接受SGLT2i治疗的患者中仍具一致获益,三联方案可使eGFR年下降速率减缓44%,预计可延缓透析启动约10年。
此外,GLP-1RA(如司美格鲁肽)也被证实具有心肾保护作用,成为潜在的“第四支柱”,但当前实施重点仍应放在“三联方案”的全面落实。
三、临床指南:实施问题与基层医疗的作用
KDIGO 2024 CKD评估和管理临床实践指南推荐,对于T2DM合并CKD的个体,使用最大耐受剂量的RASi、SGLT2i和他汀类药物作为一线治疗,其中他汀类药物旨在降低心血管风险。此外,对于UACR >30 mg/g且eGFR >25 ml/(min·1.73m2)、血钾<4.9 mmol/L的患者,指南考虑将nsMRA(如非奈利酮)作为二线治疗(图1)。然而,临床指南的阿喀琉斯之踵在于实施。一个关键挑战是确定谁负责该过程以及如何将建议转化为临床实践。在非奈利酮最近获得报销批准的国家,这个问题变得更加紧迫。总体而言,实施挑战可能因不同的医疗保健系统而异。
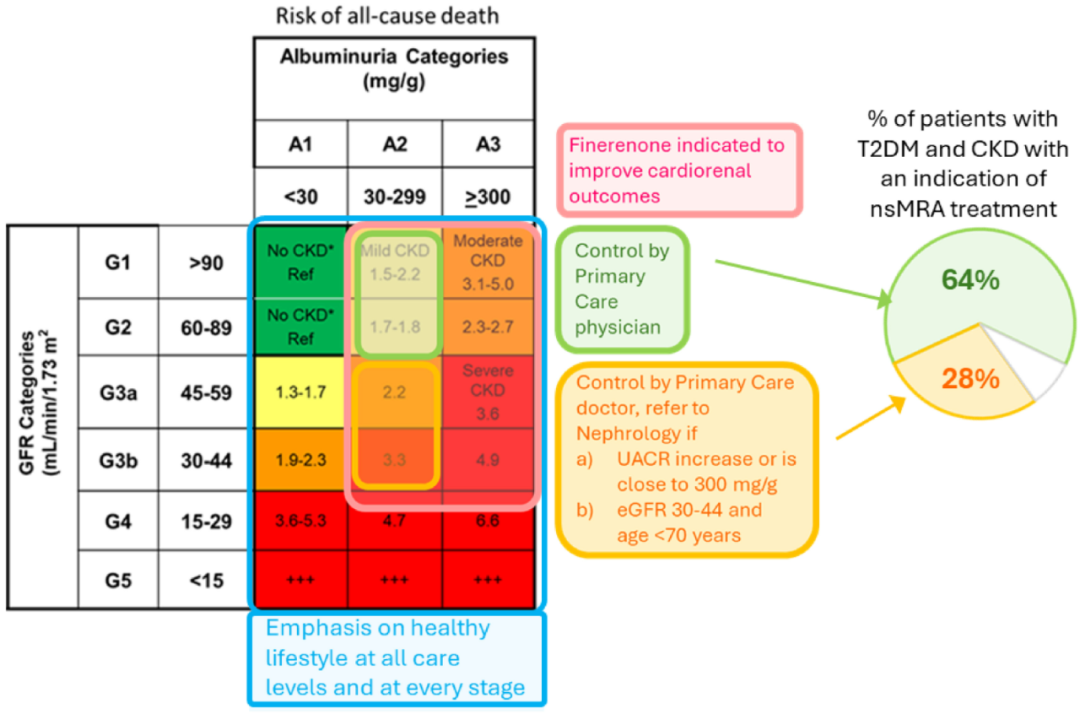
图1. 糖尿病肾病患者肾脏保护药物处方的责任主体(该图为KDIGO风险图谱,展示了每个风险分层对应的全因死亡风险,以及CKD轻、中、重度的简化分类标准)
1、基层医生要提高认识,对T2DM患者定期评估尿白蛋白
西班牙十大学会共识文件指出,绝大多数(92%)可能从非奈利酮治疗中获益的患者,主要是由基层医生负责其长期管理的。因此,提高基层医生对T2DM患者定期评估尿白蛋白必要性的认识至关重要。在eGFR仍处于正常范围的极早期阶段,筛选出最有可能从早期肾脏保护治疗中获益、可使用SGLT2i和nsMRA治疗的CKD患者,尿白蛋白可能是唯一方法。例如FIDELITY汇总分析中,基线时接受SGLT2i治疗的患者平均基线eGFR为66 ml/(min·1.73m2),远高于无尿白蛋白时的CKD诊断阈值。若不测量尿白蛋白,这部分患者也不会接受早期肾脏保护治疗。遗憾的是,仅有约50%的T2DM患者接受了尿白蛋白评估。而针对基层医生的宣教活动有可能提高尿白蛋白检测率。
2尽早启动三联治疗
对于T2DM合并CKD患者,基层医生应确定启动心肾保护三联疗法的时机。目前在临床实践中,推荐在已接受最大剂量RASi和SGLT2i治疗的患者中加用非奈利酮,而非在已使用非奈利酮的患者中加用SGLT2i。
非奈利酮启动时机会影响主要心肾事件的残余风险。处方非奈利酮的时间越晚,残余风险曲线所处的阶段就越靠后。一旦确定了治疗计划,就及时实施(理想情况下在数周至数月内),这至关重要。
在初级卫生保健体系发展不完善的国家,相关实施面临诸多挑战,需要突破的障碍涉及如下方面:白蛋白尿检测的普及可及性、医保报销覆盖及临床应用不足,导致早期患者难以被识别;专科医疗服务的可负担性问题。
四、21世纪三联疗法:更安全、更全面的肾心保护
研究显示,三联疗法(RASi + SGLT2i + 非奈利酮)并未增加不良事件风险,反而在多个安全指标上优于传统单药方案。
FIDELITY研究事后分析、汇总分析及真实世界研究在内的多项研究中发现:
三联方案组死亡、急性肾损伤、高血压及低血糖发生率更低;
三联疗法组的高钾血症停药率低RASi联合非奈利酮组,最严重高钾血症(>6.0 mmol/L)发生率低于RASi单药治疗组;
低血压在三联疗法患者中更常见;若出现该问题,建议调整其他未证实具有心肾保护作用的降压药物。
因此,作者指出,三联疗法的安全性已超越传统RASi单药,应成为糖尿病肾病管理的新标准。
五、从缓慢滴定到“3-in-3”策略:三个月内完成三联,缩短治疗滞后
传统CKD治疗多采取“逐级加药”策略,RASi → 加用SGLT2i→若残余风险持续存在(UACR>30 mg/g)加用非奈利酮,这种递进模式往往需1~3年才能完成,延迟了高危患者获得最佳保护的时机,使高危患者长期处于残余风险状态。
而本文作者提出在显性肾病患者中采用“3-in-3策略”:在确诊CKD并出现蛋白尿(UACR≥30 mg/g)后,应在3个月内启动三种基础治疗药物(RASi、SGLT2i及非奈利酮),同步强化生活方式管理与药物依从性。该策略包括早期监测、剂量滴定和用药依从性强化,并在治疗第 3 个月进行结构化评估。这一方案尤其适用于高危患者(UACR≥300 mg/g)和已有肾功能下降或多系统并发症者。
在早期阶段实施此策略可能通过保护肾功能和降低心血管风险带来终生获益。必要时,可加用第四种药物——GLP-1RA,以完成全面的心肾风险预防策略。
六、CONFIDENCE研究:三联同步启动的安全性证据
CONFIDENCE是一项随机对照研究,纳入800例T2DM合并CKD患者[UACR 100~5000 mg/g,eGFR 30~90 ml/(min·1.73m2)],同时给予非奈利酮与恩格列净治疗。
主要结果显示,6个月时白蛋白尿下降52%,显著优于单用任一药物(下降约30%);联合组患者血压控制更优,且高钾血症风险较低;不良事件导致停药率<2%,显示出良好的耐受性。
该研究首次在临床上验证了“同步启用nsMRA与SGLT2i”在短期内的协同降蛋白尿与安全性,为“3-in-3策略”提供了坚实依据。
七、总结:从循证到体系:推动三联疗法普及的多层行动
尽管有预测对近期CKD日益加重的疾病负担持悲观态度,但如今我们已具备T2DM相关CKD的早期诊断工具——可在非奈利酮ABCDE非奈利酮心肾风险评估框架(白蛋白尿、血压、胆固醇、糖尿病血糖、估算肾小球滤过率)内定期检测白蛋白尿,同时也拥有了改变CKD在全球范围内致死病因格局的治疗手段。
当前临床指南已明确勾勒出诊疗路径,但实际落地仍存在滞后。为实现临床转化,改善实施现状,作者建议:
第一,明确诊疗流程的责任主体:初级医疗应主导筛查与治疗启动,专科(包括肾脏病科、内分泌科、心血管内科、内科等)协作管理高危病例。
第二,需提高对21世纪三联疗法疗效和安全性的认识。
第三,确定治疗方案后需快速执行,在治疗惰性产生、医生更替或其他不可预见的情况干扰之前完成实施。——这正是针对显性肾病提出“3-in-3”策略的核心逻辑;对于部分白蛋白尿水平较低的患者,若其他肾脏保护策略已充分优化,但残余白蛋白尿仍持续处于较高A2期范围(UACR 30~300 mg/g),该策略或许同样适用。
第四,随着肾脏保护领域的持续发展,需要整合新的干预措施。支持GLP-1RA与SGLT2i 共同作为治疗T2DM代谢组分的优选药物。
来源:
Beatriz Fernandez-Fernandez, et al. From Evidence to Action: Advancing Timely Implementation of Triple Therapy in Type 2 Diabetes Mellitus and CKD. KI Reports. October 01, 2025. https://www.kireports.org/article/S2468-0249(25)00601-1/fulltext- 推荐文章
