- 首页 > 正文
揭示不寻常的面纱:肾活检发现系统性红斑狼疮的罕见病理
发表时间:2026-02-03 10:13:29
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种慢性炎症性自身免疫疾病,可累及多个器官系统,其中狼疮性肾炎是导致SLE患者死亡率和致残率升高的重要因素。及时诊断和早期治疗对于改善患者预后至关重要。然而,部分患者可能表现为非典型的肾脏受累。本研究报告了两例SLE患者的罕见肾脏病理学表现,提示临床医生在处理复杂病例时需高度重视肾活检的重要价值。
一、病例资料与方法
病例一:患者为50岁女性,既往有糖尿病及高血压病史2年。因全身水肿15天就诊。常规检查提示贫血(血红蛋白10.8 g/dL)、血小板减少(54 000/μL),血清肌酐明显升高至5.5 mg/dL。尿液检查仅见轻度蛋白尿(10 mg/dL)。腹部超声提示双肾大小正常,但肾实质回声增强。自身免疫学检查示抗核抗体(ANA)及抗双链DNA(抗 dsDNA)抗体均呈阳性。值得注意的是,血清游离κ轻链检测强阳性,血清κ/λ游离轻链(FLC)比值>100。
病例二:患者为60岁女性,因进行性呼吸困难7天入院。全血细胞计数提示贫血(血红蛋白10.3 g/dL)及血小板减少(74 000/μL)。血清肌酐水平升高至3.1 mg/dL。24 小时尿标本检测显示蛋白尿水平8 g/24h。自身抗体组合检测显示抗核抗体(ANA)和抗双链 DNA(抗dsDNA)抗体均呈阳性。腹部超声提示双肾实质回声增强。
二、肾活检结果
病例一:肾组织活检显示肾小管、血管及肾小球毛细血管壁存在κ轻链线样沉积。该表现符合κ轻链单克隆免疫球蛋白沉积病,病变主要累及肾小管间质,并伴局灶性急性肾小管损伤(图1、图2)。
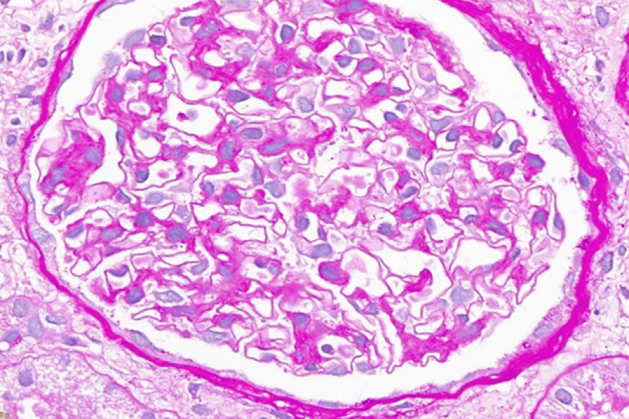
图1. PAS染色(40倍)显示系膜基质和细胞数量轻度增加
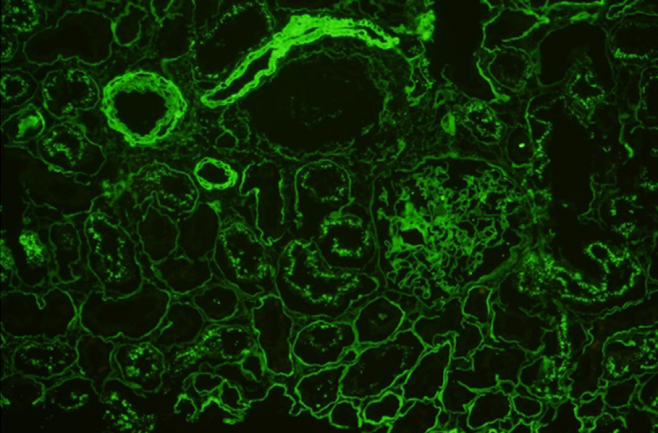
图2. 免疫荧光显示,在蛋白质重吸收颗粒以及血管壁的沉积物中,κ(Kappa)呈阳性
病例二:肾活检见肾小球体积增大,系膜基质及细胞成分增加。免疫组化示DNAJB9在系膜区及毛细血管袢阳性表达。电镜可见直径约19.8~30.6 nm的不规则纤维样致密沉积物,符合“纤维性肾小球肾炎(fibrillary glomerulonephritis, FGN)”的病理学诊断(图3、图4)。
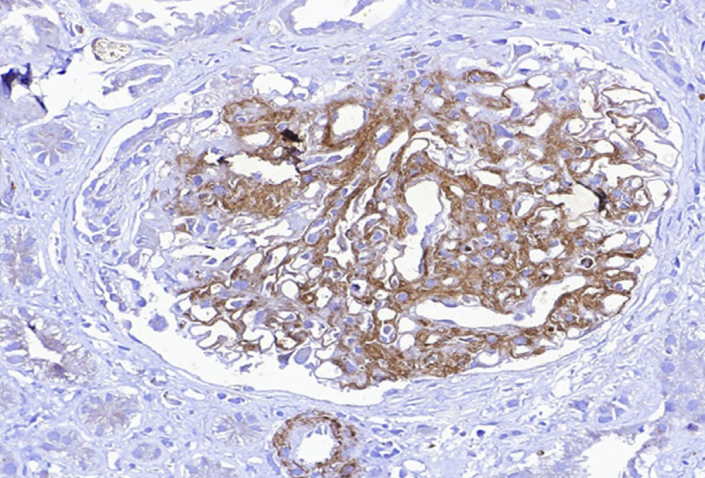

图4. 电子显微镜显微照片显示基底膜内有纤维状沉积
三、讨论
这两例患者均为SLE合并非典型肾脏病变:
病例一表现为与SLE并存的单克隆免疫球蛋白相关肾损害(monoclonal gammopathy of renal significance, MGRS),其病理机制涉及κ轻链沉积对肾小管间质及血管的损伤。
病例二则诊断为纤维性肾小球肾炎(FGN),这是一种罕见的免疫复合物相关性肾小球疾病,近年来DNAJB9被认为是该疾病的重要特异性生物标志物。
MGRS和FGN在SLE患者中均属罕见合并症,往往提示病情复杂,预后不良。两种病变均可进一步加重肾功能损伤,增加治疗难度。
临床启示
在SLE患者中,出现非典型的肾脏受累模式时,肾活检具有不可替代的诊断价值。本研究提示:
MGRS与FGN虽罕见,但应纳入SLE合并肾损害的鉴别诊断范围。
准确的病理学分型对于制定个体化治疗方案至关重要。
这类患者通常预后较差,需多学科团队合作,结合免疫抑制、靶向及支持治疗综合管理。
未来仍需更多病例研究和长期随访,以深入阐明SLE合并罕见肾脏病理类型的发病机制和最佳治疗策略。
来源:Nasar, Ariba et al. WCN25-1130 UNMASKING THE UNUSUAL: KIDNEY BIOPSY IN SYSTEMIC LUPUS ERYTHEMATOSUS. Kidney International Reports, Volume 10, Issue 2, S191 - S192.
- 推荐文章
