- 首页 > 正文
WCN中国之声丨北大张路霞教授做精彩报告,分享全球CKD诊断、检测最新进展
发表时间:2026-04-25 16:17:44
引言
3月30日,在WCN 2026大会期间,北京大学第一医院肾内科、北京大学健康医疗大数据研究院副院长张路霞教授,在国际肾脏病学会(ISN)-《柳叶刀》联合专题会上发表了题为《慢性肾脏病(CKD)诊断与检测的进展》的专题报告。报告系统梳理了全球CKD诊疗领域近十年的关键突破,剖析了当前面临的流行病学挑战与诊疗缺口,并提出临床实践、医疗体系层面的优化策略,为全球CKD防控提供重要参考。该研究成果也将作为《柳叶刀》CKD系列专题核心内容,于今年晚些时候正式发表。

CKD成全球重大公共卫生问题,流行病学评估存显著偏差
本次研究是国际肾脏病领域跨地域、跨学科合作的重要成果,由来自全球的15位学者联合完成,其中12位为女性研究者,彰显了女性在肾脏病科研领域的重要贡献。研究由Jennifer S. Lee教授与Adeera Levin教授牵头,与《柳叶刀》合作开展,历时两年打造CKD系列专题,全面梳理近十年该领域最具价值的研究进展,本次大会也是该系列成果的重要首发平台。
报告指出,CKD已成为威胁全球居民健康的重大公共卫生问题,目前全球约有7.88-8.44亿成年CKD患者,预计到2040年,CKD将跃升为全球第五大死亡原因(图1)。鉴于其持续攀升的疾病负担,世界卫生组织在2025年专门发布决议,呼吁全球各国提升肾脏健康管理水平,加强肾脏病的预防与控制工作。
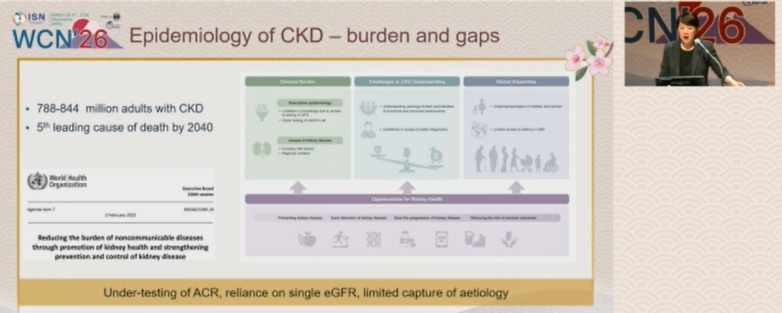
图1. CKD流行病学特征
但当前全球CKD的流行病学评估仍存在难以忽视的偏差,成为防控工作的首要痛点。研究发现,临床对尿白蛋白/肌酐比值(ACR)检测的普遍不足、对单一估算肾小球滤过率(eGFR)结果的过度依赖,以及病因捕捉的局限性,导致CKD患病率被系统性误判:高收入地区易因未确认病程的慢性特征出现患病率被高估,而中低收入地区则因检测手段缺乏或不准确出现低估,形成“疾病负担最重的地区,诊断缺口最严重”的悖论。这一问题直接影响各国CKD相关政策制定与医疗资源分配,导致数百万患者未能被及时诊断,错失早期干预时机。
多因素交互驱动发病,生命全周期风险需全面关注
报告中,张路霞团队深入阐释了CKD发病风险的复杂影响机制,明确CKD并非由单一因素引发,而是社会健康决定因素(SDH)与生物学风险在整个生命过程中相互作用的结果(图2)。其中,代谢与心血管危险因素(高血压、糖尿病)是全球CKD的核心驱动因素,也是临床防控的重点;母体、围产期及生命早期因素会直接影响肾脏先天储备,造成个体终身的患病易感性;环境污染、热应激等环境与气候变化因素,也不再仅与不明原因CKD相关,而是成为整体CKD的重要诱因。此外,食品、饮水、居住条件,感染性疾病及社会结构性因素,均与CKD发病风险密切相关,凸显了CKD防控的综合性与复杂性。

图2. CKD发病风险的复杂、相互影响的决定因素
筛查与高危识别获突破,分层方案匹配不同医疗环境
在CKD筛查与高危人群识别方面,研究展现了多项突破性成果,为全人群CKD防控提供了科学依据。针对人群筛查,多项跨国研究证实了全人群筛查的成本效益:美国研究显示,55岁人群单次ACR筛查联合钠-葡萄糖协同转运蛋白2抑制剂治疗具备显著经济价值;中国的模型研究表明,45岁及以上人群每年进行eGFR+ACR筛查,可有效预防100万例肾脏替代治疗(KRT)和1900万例心血管疾病事件;覆盖31个国家的INSIDE研究也证实,联合eGFR与ACR的筛查模式在各类医疗环境中均具有成本效益。
同时,团队提出的“分层筛查路径”——从尿常规初筛、床旁肌酐检测,到确诊性ACR和eGFR检测,为中低收入国家(LMICs)实现CKD筛查规模化提供了务实、可负担的解决方案,打破了高成本筛查技术对基层地区的限制。
在高危患者识别能力上,临床已实现从群体分层到个体化风险预测的跨越。CKD分期热图可同时对肾衰竭、心血管疾病、心衰、急性肾损伤及死亡风险进行精准分层,肾脏衰竭风险方程(KFRE)已在超200万人群中得到验证。针对IgA肾病、血管炎、常染色体显性多囊肾等特定病因的风险模型,以及整合了eGFR/ACR的心血管疾病风险模型也已投入临床应用。但研究也指出,个体化风险模型在中低收入国家及儿童等特殊人群中的验证、校准仍存在明显不足,这也是该领域未来的核心研究重点。
精准诊疗技术快速发展,构建患者中心整合框架
此外,报告显示,CKD的机制研究与精准分型在近二十年取得长足进步,为疾病的精准诊疗奠定了坚实基础(图3)。2000年,临床对CKD的诊断仅依赖eGFR、蛋白尿和基础影像学检查;此后,胱抑素C进入临床应用、新eGFR公式被开发验证,尿白蛋白正式纳入分期体系,非洲裔人群肾脏疾病遗传易感性位点也被成功识别。2015-2019年,多组学技术的兴起更是重塑了CKD研究格局,推动了疾病分子分型、纤维化特征鉴定和新治疗靶点的发现。
目前,空间转录组学、人工智能辅助病理技术、功能磁共振等新兴技术正逐步实现临床转化,一系列非侵入性生物标志物也即将投入临床使用。基于此,团队提出,未来CKD诊疗将构建以患者为中心的整合框架,融合临床数据、多组学数据、社会健康决定因素数据和数字健康技术数据,实现疾病深度表征、个性化诊疗和临床知识的持续迭代,推动CKD诊疗向精准化、个体化发展。
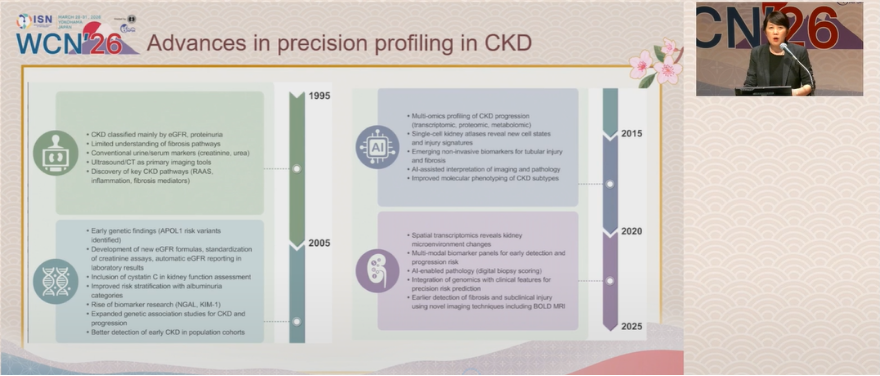
图3. CKD精准诊疗的进展现状
临床与体系双维度提建议,明确实践优化方向
基于上述研究进展,报告为临床医生和医疗体系分别提出了具体、可落地的实践建议(图4)。在临床层面,医生应在推荐场景下规范使用胱抑素C检测、按指南开展白蛋白尿筛查,在肾病转诊、患者咨询和肾脏替代治疗准备中应用推荐的风险预测模型;诊断不明时及时进行肾活检,为疾病特异性治疗和分子分型提供依据;在资源有限地区优先采用床旁肌酐或ACR检测,并尽早对CKD高危人群和患者开展健康宣教,提升疾病认知。

图4. 给临床医生的具体建议
在医疗体系与政策层面,各国需将CKD检测纳入非传染性疾病(NCD)预防和管理框架及临床常规工作流程,统一采用标准化的筛查方案(含白蛋白尿检测);保障胱抑素C检测、基因分型等诊断工具的公平可及,加大对中低收入国家床旁检测基础设施的投入;在肾病专科资源匮乏的基层医疗机构,积极推广人工智能辅助诊断技术,弥补专科人力不足的短板(图5)。

图5. 医疗体系与政策方面的建议
尽管CKD诊断与检测领域取得诸多进展,研究团队也客观指出了当前仍存在的关键缺口:新兴生物标志物亟待标准化和临床验证,功能磁共振等先进影像学技术的常规诊疗价值尚未明确;ACR等基础检测的普及度不足,先进诊断工具的成本效益需在高收入国家以外的地区进一步验证,人工智能模型缺乏跨多样人群的外部验证;中低收入国家的基础诊断能力和肾病专科人力储备薄弱,部分地区存在“诊断-治疗”链路断裂的问题,数字健康技术的普及或加剧全球诊疗公平性差距,且多数国家尚未将CKD纳入国家非传染性疾病重点防控框架。
总结
张路霞教授在报告中总结,过去数十年间,CKD诊断与检测领域的进步令人瞩目,但要充分发挥这些成果的潜在价值,全球需同步发力、协同合作:一方面加强医疗体系建设,保障诊疗工具在全球范围内的公平可及;另一方面加快相关技术和模型在不同人群、不同医疗环境中的验证与校准。本次报告凝聚了国际肾脏病领域的集体智慧,为全球CKD防控的下一步工作指明了方向,也为跨地域合作应对这一全球公共卫生挑战奠定了坚实基础。
专家简介

北京大学第一医院肾内科主任医师,博士生导师
北京大学健康医疗大数据国家研究院副院长
北京大学第一医院数智医学创新研究中心主任
国家自然科学基金青年科学基金项目(A类)(原国家杰出青年科学基金),科学部国家重点研发计划首席科学家。
主要研究领域:重大疾病的防控管理研究。先后就我国慢性肾脏病的疾病负担、危险因素及一体化防控展开了若干国内领先、国际先进的科研工作;近年致力于开展健康医疗大数据在重大疾病防控管理领域的研究。
主要学术任职:中国医院协会健康医疗大数据应用管理专业委员会首届副主任委员兼秘书长;中国医疗保健国际交流促进会健康数据与数字医学分会副主任委员兼秘书长;中华预防医学会肾脏病预防与控制专业委员会首届副主任委员兼秘书长。现任Science合作期刊Health Data Science副主编;Lancet Digital Health国际顾问委员会委员;Clin J Am Soc Nephrol编委;Am J Kidney Dis编委。
2020-2025年连续多年入选斯坦福大学“全球前2%顶尖科学家”年度榜单和爱思唯尔“中国高被引学者”榜单。
3月30日,在WCN 2026大会期间,北京大学第一医院肾内科、北京大学健康医疗大数据研究院副院长张路霞教授,在国际肾脏病学会(ISN)-《柳叶刀》联合专题会上发表了题为《慢性肾脏病(CKD)诊断与检测的进展》的专题报告。报告系统梳理了全球CKD诊疗领域近十年的关键突破,剖析了当前面临的流行病学挑战与诊疗缺口,并提出临床实践、医疗体系层面的优化策略,为全球CKD防控提供重要参考。该研究成果也将作为《柳叶刀》CKD系列专题核心内容,于今年晚些时候正式发表。

CKD成全球重大公共卫生问题,流行病学评估存显著偏差
本次研究是国际肾脏病领域跨地域、跨学科合作的重要成果,由来自全球的15位学者联合完成,其中12位为女性研究者,彰显了女性在肾脏病科研领域的重要贡献。研究由Jennifer S. Lee教授与Adeera Levin教授牵头,与《柳叶刀》合作开展,历时两年打造CKD系列专题,全面梳理近十年该领域最具价值的研究进展,本次大会也是该系列成果的重要首发平台。
报告指出,CKD已成为威胁全球居民健康的重大公共卫生问题,目前全球约有7.88-8.44亿成年CKD患者,预计到2040年,CKD将跃升为全球第五大死亡原因(图1)。鉴于其持续攀升的疾病负担,世界卫生组织在2025年专门发布决议,呼吁全球各国提升肾脏健康管理水平,加强肾脏病的预防与控制工作。

图1. CKD流行病学特征
但当前全球CKD的流行病学评估仍存在难以忽视的偏差,成为防控工作的首要痛点。研究发现,临床对尿白蛋白/肌酐比值(ACR)检测的普遍不足、对单一估算肾小球滤过率(eGFR)结果的过度依赖,以及病因捕捉的局限性,导致CKD患病率被系统性误判:高收入地区易因未确认病程的慢性特征出现患病率被高估,而中低收入地区则因检测手段缺乏或不准确出现低估,形成“疾病负担最重的地区,诊断缺口最严重”的悖论。这一问题直接影响各国CKD相关政策制定与医疗资源分配,导致数百万患者未能被及时诊断,错失早期干预时机。
多因素交互驱动发病,生命全周期风险需全面关注
报告中,张路霞团队深入阐释了CKD发病风险的复杂影响机制,明确CKD并非由单一因素引发,而是社会健康决定因素(SDH)与生物学风险在整个生命过程中相互作用的结果(图2)。其中,代谢与心血管危险因素(高血压、糖尿病)是全球CKD的核心驱动因素,也是临床防控的重点;母体、围产期及生命早期因素会直接影响肾脏先天储备,造成个体终身的患病易感性;环境污染、热应激等环境与气候变化因素,也不再仅与不明原因CKD相关,而是成为整体CKD的重要诱因。此外,食品、饮水、居住条件,感染性疾病及社会结构性因素,均与CKD发病风险密切相关,凸显了CKD防控的综合性与复杂性。

图2. CKD发病风险的复杂、相互影响的决定因素
筛查与高危识别获突破,分层方案匹配不同医疗环境
在CKD筛查与高危人群识别方面,研究展现了多项突破性成果,为全人群CKD防控提供了科学依据。针对人群筛查,多项跨国研究证实了全人群筛查的成本效益:美国研究显示,55岁人群单次ACR筛查联合钠-葡萄糖协同转运蛋白2抑制剂治疗具备显著经济价值;中国的模型研究表明,45岁及以上人群每年进行eGFR+ACR筛查,可有效预防100万例肾脏替代治疗(KRT)和1900万例心血管疾病事件;覆盖31个国家的INSIDE研究也证实,联合eGFR与ACR的筛查模式在各类医疗环境中均具有成本效益。
同时,团队提出的“分层筛查路径”——从尿常规初筛、床旁肌酐检测,到确诊性ACR和eGFR检测,为中低收入国家(LMICs)实现CKD筛查规模化提供了务实、可负担的解决方案,打破了高成本筛查技术对基层地区的限制。
在高危患者识别能力上,临床已实现从群体分层到个体化风险预测的跨越。CKD分期热图可同时对肾衰竭、心血管疾病、心衰、急性肾损伤及死亡风险进行精准分层,肾脏衰竭风险方程(KFRE)已在超200万人群中得到验证。针对IgA肾病、血管炎、常染色体显性多囊肾等特定病因的风险模型,以及整合了eGFR/ACR的心血管疾病风险模型也已投入临床应用。但研究也指出,个体化风险模型在中低收入国家及儿童等特殊人群中的验证、校准仍存在明显不足,这也是该领域未来的核心研究重点。
精准诊疗技术快速发展,构建患者中心整合框架
此外,报告显示,CKD的机制研究与精准分型在近二十年取得长足进步,为疾病的精准诊疗奠定了坚实基础(图3)。2000年,临床对CKD的诊断仅依赖eGFR、蛋白尿和基础影像学检查;此后,胱抑素C进入临床应用、新eGFR公式被开发验证,尿白蛋白正式纳入分期体系,非洲裔人群肾脏疾病遗传易感性位点也被成功识别。2015-2019年,多组学技术的兴起更是重塑了CKD研究格局,推动了疾病分子分型、纤维化特征鉴定和新治疗靶点的发现。
目前,空间转录组学、人工智能辅助病理技术、功能磁共振等新兴技术正逐步实现临床转化,一系列非侵入性生物标志物也即将投入临床使用。基于此,团队提出,未来CKD诊疗将构建以患者为中心的整合框架,融合临床数据、多组学数据、社会健康决定因素数据和数字健康技术数据,实现疾病深度表征、个性化诊疗和临床知识的持续迭代,推动CKD诊疗向精准化、个体化发展。

图3. CKD精准诊疗的进展现状
临床与体系双维度提建议,明确实践优化方向
基于上述研究进展,报告为临床医生和医疗体系分别提出了具体、可落地的实践建议(图4)。在临床层面,医生应在推荐场景下规范使用胱抑素C检测、按指南开展白蛋白尿筛查,在肾病转诊、患者咨询和肾脏替代治疗准备中应用推荐的风险预测模型;诊断不明时及时进行肾活检,为疾病特异性治疗和分子分型提供依据;在资源有限地区优先采用床旁肌酐或ACR检测,并尽早对CKD高危人群和患者开展健康宣教,提升疾病认知。

图4. 给临床医生的具体建议
在医疗体系与政策层面,各国需将CKD检测纳入非传染性疾病(NCD)预防和管理框架及临床常规工作流程,统一采用标准化的筛查方案(含白蛋白尿检测);保障胱抑素C检测、基因分型等诊断工具的公平可及,加大对中低收入国家床旁检测基础设施的投入;在肾病专科资源匮乏的基层医疗机构,积极推广人工智能辅助诊断技术,弥补专科人力不足的短板(图5)。

图5. 医疗体系与政策方面的建议
尽管CKD诊断与检测领域取得诸多进展,研究团队也客观指出了当前仍存在的关键缺口:新兴生物标志物亟待标准化和临床验证,功能磁共振等先进影像学技术的常规诊疗价值尚未明确;ACR等基础检测的普及度不足,先进诊断工具的成本效益需在高收入国家以外的地区进一步验证,人工智能模型缺乏跨多样人群的外部验证;中低收入国家的基础诊断能力和肾病专科人力储备薄弱,部分地区存在“诊断-治疗”链路断裂的问题,数字健康技术的普及或加剧全球诊疗公平性差距,且多数国家尚未将CKD纳入国家非传染性疾病重点防控框架。
总结
张路霞教授在报告中总结,过去数十年间,CKD诊断与检测领域的进步令人瞩目,但要充分发挥这些成果的潜在价值,全球需同步发力、协同合作:一方面加强医疗体系建设,保障诊疗工具在全球范围内的公平可及;另一方面加快相关技术和模型在不同人群、不同医疗环境中的验证与校准。本次报告凝聚了国际肾脏病领域的集体智慧,为全球CKD防控的下一步工作指明了方向,也为跨地域合作应对这一全球公共卫生挑战奠定了坚实基础。
专家简介

北京大学第一医院肾内科主任医师,博士生导师
北京大学健康医疗大数据国家研究院副院长
北京大学第一医院数智医学创新研究中心主任
国家自然科学基金青年科学基金项目(A类)(原国家杰出青年科学基金),科学部国家重点研发计划首席科学家。
主要研究领域:重大疾病的防控管理研究。先后就我国慢性肾脏病的疾病负担、危险因素及一体化防控展开了若干国内领先、国际先进的科研工作;近年致力于开展健康医疗大数据在重大疾病防控管理领域的研究。
主要学术任职:中国医院协会健康医疗大数据应用管理专业委员会首届副主任委员兼秘书长;中国医疗保健国际交流促进会健康数据与数字医学分会副主任委员兼秘书长;中华预防医学会肾脏病预防与控制专业委员会首届副主任委员兼秘书长。现任Science合作期刊Health Data Science副主编;Lancet Digital Health国际顾问委员会委员;Clin J Am Soc Nephrol编委;Am J Kidney Dis编委。
2020-2025年连续多年入选斯坦福大学“全球前2%顶尖科学家”年度榜单和爱思唯尔“中国高被引学者”榜单。
迄今在N Engl J Med、Lancet和Br Med J等国际顶级期刊发表研究论文百余篇,主编(含共同)中文专著5部。


- 推荐文章
ERA专家访谈丨马坤岭教授:补体靶向治疗的“靶点前移”与“近端阻断”,口服盐酸兰诺可泮治疗IgA肾病12周尿蛋白达标率高达40%
ERA中国之声 | 重磅临床发现:抑酸药使用量与腹膜透析患者骨折风险呈梯度相关
ERA中国之声丨Dotinurad通过Nrf2介导的线粒体质量控制发挥直接肾小管保护作用,且该效应不依赖URAT1抑制
2026 ERA研究揭示从认知革新到实践破局的全球图景
江苏省中医院双项成果亮相ERA大会:靶向CTRP1-SGLT2与O-GlcNAc-FAO代谢记忆轴,破解糖尿病肾病发病新机制
ERA专家访谈丨路万虹教授:补体抑制剂助力IgA肾病早期、精准缓解,口服盐酸兰诺可泮治疗12周尿蛋白达标率高达40%
ERA中外专家研讨|聚焦IgA肾病前沿进展,解析临床对因治疗新看点
ERA 2026 | Crovalimab治疗成人及儿童aHUS:COMMUTE-a与COMMUTE-p Ⅲ期研究均达主要终点
ERA 2026 | 12周尿蛋白达标率高达40%,UPCR降幅51.8%!口服补体抑制剂盐酸兰诺可泮IgAN Ⅱ期高影响力研究数据全球首发
AI时代下聚焦批判性思维、技术创新与人文关怀!第63届ERA圆满闭幕,下一站鹿特丹
会议报道:从临床痛点出发,探寻IgA肾病长期管理最优解丨“肾英无界・中外IgA肾病学术前沿对话”成都站圆满收官
ERA 中国之声 | 华西医院30余项研究入选大会交流,4项研究上榜“青年作者优秀摘要”
全球首个APRIL靶向生物制剂斯贝利单抗在华获批,用于治疗IgA肾病
ERA 2026十佳摘要丨已用SGLT2i的2型糖尿病患者,联用GLP-1RA可再降27%肾病进展风险,全肾功能区间获益一致
ERA 2026前沿:三大新机制破局,CKD诊疗格局迎关键转折
ERA 2026重磅研究 | ALIGN试验2.5年eGFR结果:阿曲生坦治疗IgA肾病可显著、持续延缓肾功能下降
ERA 2026|9个月应答不佳仍具长期肾保护,NefIgArd亚组分析为IgA肾病对因治疗决策提供重磅证据【锁定今晚直播,洞悉2026 KDIGO更新要点】
ERA2026重磅研究丨FLOW试验最新数据:司美格鲁肽改善慢性肾脏病合并2型糖尿病患者生活质量
ERA 2026前沿 | 突破诊疗壁垒,迈向全程管理:构建以SGLT2i为核心的CKD早筛早诊早治新格局
ERA 2026十佳摘要丨中国台湾长庚医院单细胞图谱揭秘多囊肾发病源头,锁定全新靶向治疗靶点
ERA 2026丨突破9个月疗程,布地奈德肠溶胶囊长程治疗,为IgA肾病患者带来持久肾功能保护
ERA 2026 | 香港大学研究揭示:脂联素经线粒体重塑途径改善糖胖病相关肾损伤
杨淑敏教授:被忽视的20%——内分泌性高血压筛查专家共识解读
ERA 2026格拉斯哥正式启幕!以开放思维锚定肾病未来,《柳叶刀》重磅数据敲响CKD全球防控警钟
ERA 2026重磅丨IgA肾病尽早对因治疗:锚定蛋白尿≥0.5 g/d肾病进展风险人群,早用早达标、护肾更及时
ERA 2026前沿 | 突破“5.0时代”,迈向长期管理:真实世界研究驱动高钾血症诊疗变革
血液透析患者高血压管理的十个核心建议:基于ERA共识的临床实践指导
陈莉明教授:糖尿病慢性肾脏病的修正策略——从流行病学到多靶点治疗 | PUDF 2026
会议报道:聚焦临床痛点 共谋全程管理丨“肾英无界”中外IgA肾病学术前沿对话北京站成功举办
从AI到异种移植:ERA 2026最值得关注的五大未来技术
CIC 2026 | 任景怡教授:醛固酮介导心衰进展,nsMRA带来全新突破——从机制到临床的精准制导
ERA 2026三大临床试验专场:IgA肾病、CKD与罕见肾病治疗格局或将迎来新变化
何娅妮教授:糖尿病肾病治疗策略新进展——GDMT四大支柱筑牢心肾防线
Vadadustat(每周三次)对比不同基线剂量的甲氧基聚乙二醇促红素β治疗透析依赖型慢性肾病贫血患者的疗效与安全性分析
CCBPC 2026|涂晓文教授:血浆净化技术及其临床应用新进展
ERA 2026开幕在即!“Open your mind”背后,肾脏病学正在发生哪些改变?
ERA 2026|布地奈德肠溶胶囊23项全新研究闪耀登场,多维夯实对因、尽早、长期治疗临床证据体系
“生命之河”堵塞,肾脏告急!警惕“堵”出来的肾病——梗阻性肾病
中美双队列研究:不合并ASCVD的CKD患者,他汀治疗降低死亡风险26%~39%
会议报道:开放视野 探索前沿丨“肾英无界”中外IgA肾病学术前沿对话上海站圆满落幕
学术纵横丨常染色体显性多囊肾病(ADPKD)最新学术进展:风险评估、人群特征与创新药物探索
病例分享 | 血糖不高却频发酮症!这例糖尿病背后藏着双重隐秘病因,解密糖尿病胃轻瘫与肾糖阈减低的恶性循环
张宏教授:立足机制,解析B细胞靶向治疗IgA肾病的最新进展
肾移植术后膜性肾病研究:首个覆盖复发、未复发与新发类型的系统回顾与Meta分析核心结论与临床启示
压力与心血管疾病:成人期的隐形杀手
周晓霜教授:临床常规代谢指标与IgA肾病肾功能及病理损伤程度显著相关
非典型溶血尿毒综合征(aHUS)多学科诊疗专家共识要点,补体抑制剂为一线首选治疗
崔兆强教授:从“单纯降压”到“综合获益”——深度解析高血压治疗新趋势
以问破局 以共识远——《IgA肾病临床实践60问(2026版)》重磅发布,直击临床痛点,全面解锁IgA肾病对因治疗
开放思维,共探肾学前沿——第63届ERA大会即将启幕!26项中国研究入选最佳/优秀摘要
孙宁玲教授:破局“高容量”——从评估到干预,高血压管理如何走出困境?
CCBPC 2026|马坤岭教授:肠道菌群介导DKD肾损伤机制及转化应用新进展
北大医院近期科研新发现,速览!
【会议预热】三地联动,大咖云集:肾英无界・中外IgA肾病学术前沿对话即将启幕
聚焦重症肾脏病前沿 交流血液净化新进展——中华医学会肾脏病学分会第二十届重症肾脏病与血液净化大会在合肥开幕
