- 首页 > 正文
WCN 2026丨临床突破接连落地,B细胞靶向治疗成肾小球疾病治疗核心赛道
发表时间:2026-04-25 18:13:06
编者按
2026年3月28-31日,国际肾脏病学会世界肾脏病大会(WCN2026)在日本横滨召开。B细胞及其效应产物在多种肾小球疾病发病中的核心地位已获广泛认可,而靶向B细胞的治疗策略正迎来前所未有的变革。本期我们整理了来自美国斯坦福大学RichardLafayette教授关于“B细胞靶向治疗在肾小球疾病中的应用”以及加拿大多伦多大学HeatherN.Reich教授关于“肾脏驻留B/浆细胞在肾病进展中的作用”两场精彩报告的核心内容,带领读者一览该领域最新研究成果与临床转化进展。
一、B细胞靶向治疗在IgA肾病(IgAN)中的临床研究进展
1.IgAN的发病机制与治疗靶点
Lafayette教授首先回顾了IgAN的经典“四重打击”发病机制:黏膜免疫系统高反应性导致B细胞淋巴样成熟增强,循环中半乳糖缺陷型IgA1(Gd-IgA1)水平升高(HIT1);机体产生针对Gd-IgA1的自身抗体(IgG和IgA,HIT2);二者形成致病性免疫复合物(HIT3);最终沉积于系膜区,引发炎症反应、补体激活及肾小球与间质纤维化(HIT4)。这一发病机制为精准靶向治疗提供了理论依据[1]。
治疗策略方面,当前IgAN的管理可概括为四个方面:(1)减轻肾单位持续丢失的后果(RAAS阻断剂、SGLT2抑制剂、内皮素受体拮抗剂等);(2)抑制肾小球炎症(糖皮质激素、补体抑制剂);(3)减少Gd-IgA1的产生(布地奈德靶向释放制剂、B细胞活化因子[BAFF]/增殖诱导配体[APRIL]抑制剂、B细胞耗竭剂);(4)阻断肾脏促纤维化信号通路。其中,靶向B细胞的免疫调节治疗,已成为IgAN的研究热点与前沿发展方向[2]。
2.新兴B细胞靶向治疗药物全景
Lafayette教授系统梳理了当前针对B细胞不同发育阶段的靶向治疗策略(图1)。根据B细胞从祖B细胞到浆细胞的分化谱系,可干预的靶点包括[3]:
(1)抗CD20单克隆抗体:利妥昔单抗、奥妥珠单抗等,主要清除成熟B细胞;
(2)抗CD22抗体:依帕珠单抗;
(3)抗BAFF(B细胞活化因子)/APRIL(增殖诱导配体)通路药物:阿塞西普(Atacicept)、波维他西普(Povetacicept)、斯贝利单抗(Sibeprenlimab)、泽戈奇拜单抗(Zigakibart)、泰它西普(Telitacicept)等,阻断B细胞存活信号;
(4)蛋白酶体抑制剂(硼替佐米)及抗CD38抗体(菲泽妥单抗),靶向浆细胞;
(5)抗IFNAR/IFN-α抗体:阿伏利尤单抗,调控干扰素通路。
其中,抗CD20单克隆抗体在膜性肾病、狼疮性肾炎、微小病变、激素敏感型FSGS及抗中性粒细胞胞质抗体(ANCA)相关性血管炎等多种肾小球肾炎中已显示疗效,且第二代优于第一代,但仍存在部分应答有限、复发及不良反应等问题。
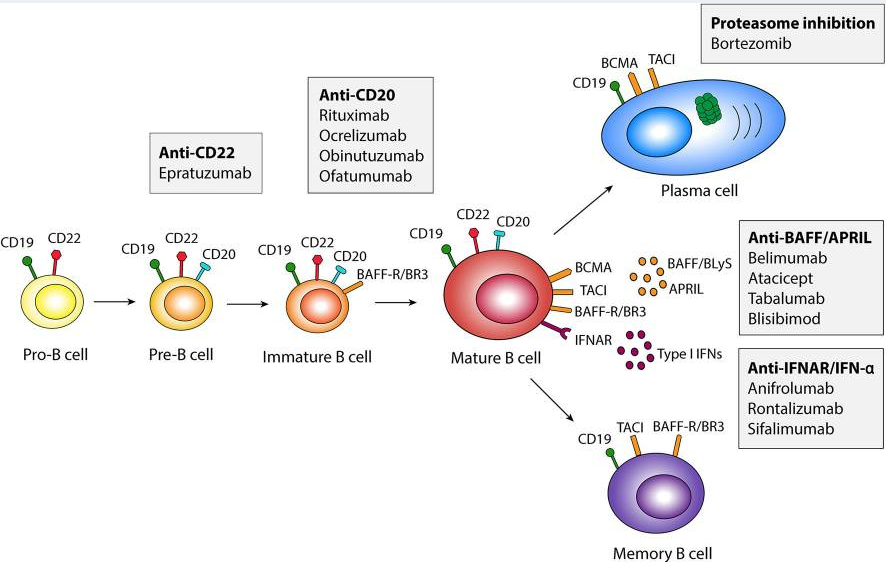
图1.B细胞不同发育阶段的靶向治疗策略
3.BAFF/APRIL抑制剂的临床突破
BAFF和APRIL是调控B细胞存活、分化和免疫球蛋白类别转换的关键细胞因子,在IgAN的发病过程中尤其重要[4]。Lafayette教授重点介绍了多个BAFF/APRIL双靶点或单靶点抑制剂的最新临床数据(图2)。
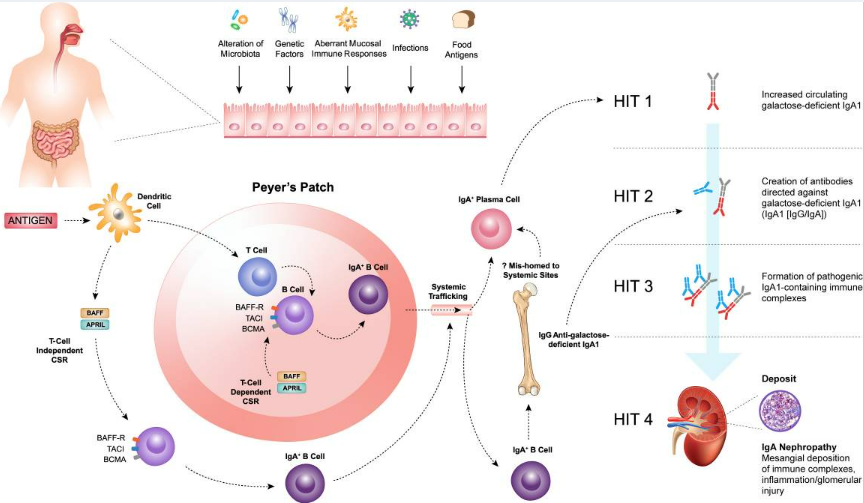
图2.IgAN新兴疗法:BAFF/APRIL抑制剂
阿塞西普:ORIGIN2研究(Ⅱ期)18个月开放标签延伸数据显示,阿塞西普150mg可使Gd-IgA1下降62%、蛋白尿下降48%、血尿患者比例降至19%,同时估算肾小球滤过率(eGFR)保持稳定[5]。ORIGIN3研究(Ⅲ期)结果已于2026年发表于NEJM,该研究纳入约200例患者,阿塞西普组36周时24小时尿蛋白肌酐比(UPCR)较基线下降45.7%,安慰剂组仅下降6.5%,组间几何均值差异达41.8%;Gd-IgA1下降68.3%;血尿缓解率达81.0%对比20.7%[6]。
波维他西普:2026年公布的Ⅲ期数据显示,波维他西普在36周时24小时UPCR总体较安慰剂下降49.8%,且该疗效在不同年龄、种族、性别、基线蛋白尿水平及eGFR水平的亚组中均一致[7]。
泰它西普:Ⅲ期研究达到主要疗效终点,39周时泰它西普组UPCR较安慰剂显著降低55%,24小时UPCR<0.3g/g的患者比例为24.5%(安慰剂0.6%)对比。在肾功能保护方面,泰它西普组eGFR仅下降1.0%(安慰剂7.7%);大于30%eGFR下降的患者比例为6%(安慰剂27%)。39周时血尿比例降至20.9%(安慰剂73.5%)。安全性方面,严重治疗相关不良事件发生率低于安慰剂(2.5%vs8.2%)[8]。
4.抗CD38抗体与其他新型靶向药物
抗CD38抗体为IgAN治疗开辟新路径,菲泽妥单抗Ⅱ期研究显示其可改善患者eGFR与UPCR。
一项2025年发表在CJASN的荟萃分析比较了不同药物类别对IgANeGFR斜率的影响:与非免疫治疗(达格列净等)、糖皮质激素相比,B细胞调节剂(如斯贝利单抗)可使患者合并eGFR斜率差异达4.3ml/min/1.73m²/年,显著优于其他治疗方案,为延缓IgAN肾功能减退提供更优选择[9]。
二、肾脏驻留B/浆细胞:肾小球疾病机制研究新视角
1.肾脏驻留B/浆细胞:疾病进展的新视角
加拿大多伦多大学HeatherN.Reich教授的研究打破“致病性抗体仅来源于循环浆细胞”的传统认知,从基础机制层面证实肾脏是致病性B/浆细胞的免疫生态位,为理解肾小球疾病进展提供全新视角,也为B细胞靶向治疗的优化提供理论支撑。
Reich教授团队通过动物模型与人体标本研究,证实肾脏可为B/浆细胞提供生存微环境,是局部致病性抗体产生的重要场所(图3):
(1)在BAFF转基因小鼠模型中发现,IgAN的发生与肠道共生菌群相关,患者抗奈瑟球菌的IgA/IgG比值显著升高,奈瑟球菌感染可诱导血清IgA偏向性应答,且小鼠肾脏中存在大量抗奈瑟球菌IgA抗体分泌细胞;
(2)在IgAN患者肾活检标本中,首次发现肾小管间质区域存在含分泌型浆细胞的三级淋巴结构,为肾脏局部产生致病性抗体提供直接组织学证据。
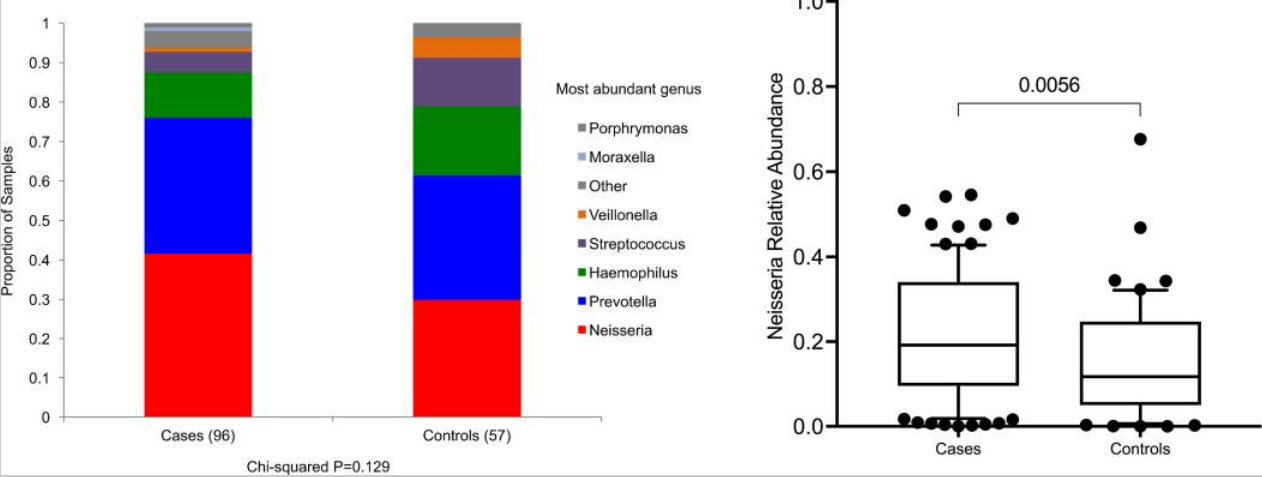
图3.IgAN患者与健康对照的黏膜共生菌菌群对比分析图
2.单细胞与空间组学揭示肾脏浆细胞新图景
借助单细胞测序与Xenium空间转录组学技术,团队明确了肾脏驻留浆细胞的核心特征:
(1)小鼠肾脏内存在CD138+/IgA+浆细胞,高表达浆细胞特征基因,数量随年龄呈依赖性增长,且可从短寿命表型向长寿命表型转换,提示肾脏具备支持浆细胞长期存活的微环境;
(2)空间转录组学证实,该类浆细胞富集于肾小球血管极附近,可与肾脏固有细胞形成局部相互作用网络,直接参与肾小球局部的炎症与损伤过程。
总结
当前,B细胞靶向疗法在肾小球疾病领域取得显著突破。BAFF/APRIL双靶点抑制剂在IgA肾病Ⅲ期临床研究中证实能显著减少尿蛋白并延缓肾功能减退;同时,抗CD38单抗的应用开辟了靶向浆细胞的新路径。
肾脏驻留性B/浆细胞的发现揭示了肾脏不仅是免疫攻击的靶器官,亦是致病性浆细胞的免疫生态位,这一机制为理解疾病进展提供了新视角。未来可通过整合临床与基础研究,将B细胞生物学前沿转化为精准、高效的诊疗策略。
参考文献
[1]Caster DJ,Lafayette RA.Am J Kidney Dis. 2024 Feb;83(2): 229-240.
[2]Lim RS,Yeo SC, Barratt J,Rizk DV. J Clin Med. 2024; 13: 947.
[3]Parodis I,Stockfelt M,Sj?wall C.Front Med. 2020; 7: 316.
[4]Cheung CK,Barratt J,Liew A,Zhang H,TesarV,LafayetteR.FrontNephrol.2024;31346769.
[5]Lafayette RA,etal.Presentedat ERA 2024.
[6]Lafayette RA,etal.N Engl J Med.2026.
[7]Vertex Pharmaceuticals.Press Release,2026.
[8]Telitacicept Phase 3 with GFRD atainIgA Nephropathy.Presentedat ASN Meetings 2026,USA.
[9]Kim D,etal.CJASN.2025.
2026年3月28-31日,国际肾脏病学会世界肾脏病大会(WCN2026)在日本横滨召开。B细胞及其效应产物在多种肾小球疾病发病中的核心地位已获广泛认可,而靶向B细胞的治疗策略正迎来前所未有的变革。本期我们整理了来自美国斯坦福大学RichardLafayette教授关于“B细胞靶向治疗在肾小球疾病中的应用”以及加拿大多伦多大学HeatherN.Reich教授关于“肾脏驻留B/浆细胞在肾病进展中的作用”两场精彩报告的核心内容,带领读者一览该领域最新研究成果与临床转化进展。
一、B细胞靶向治疗在IgA肾病(IgAN)中的临床研究进展
1.IgAN的发病机制与治疗靶点
Lafayette教授首先回顾了IgAN的经典“四重打击”发病机制:黏膜免疫系统高反应性导致B细胞淋巴样成熟增强,循环中半乳糖缺陷型IgA1(Gd-IgA1)水平升高(HIT1);机体产生针对Gd-IgA1的自身抗体(IgG和IgA,HIT2);二者形成致病性免疫复合物(HIT3);最终沉积于系膜区,引发炎症反应、补体激活及肾小球与间质纤维化(HIT4)。这一发病机制为精准靶向治疗提供了理论依据[1]。
治疗策略方面,当前IgAN的管理可概括为四个方面:(1)减轻肾单位持续丢失的后果(RAAS阻断剂、SGLT2抑制剂、内皮素受体拮抗剂等);(2)抑制肾小球炎症(糖皮质激素、补体抑制剂);(3)减少Gd-IgA1的产生(布地奈德靶向释放制剂、B细胞活化因子[BAFF]/增殖诱导配体[APRIL]抑制剂、B细胞耗竭剂);(4)阻断肾脏促纤维化信号通路。其中,靶向B细胞的免疫调节治疗,已成为IgAN的研究热点与前沿发展方向[2]。
2.新兴B细胞靶向治疗药物全景
Lafayette教授系统梳理了当前针对B细胞不同发育阶段的靶向治疗策略(图1)。根据B细胞从祖B细胞到浆细胞的分化谱系,可干预的靶点包括[3]:
(1)抗CD20单克隆抗体:利妥昔单抗、奥妥珠单抗等,主要清除成熟B细胞;
(2)抗CD22抗体:依帕珠单抗;
(3)抗BAFF(B细胞活化因子)/APRIL(增殖诱导配体)通路药物:阿塞西普(Atacicept)、波维他西普(Povetacicept)、斯贝利单抗(Sibeprenlimab)、泽戈奇拜单抗(Zigakibart)、泰它西普(Telitacicept)等,阻断B细胞存活信号;
(4)蛋白酶体抑制剂(硼替佐米)及抗CD38抗体(菲泽妥单抗),靶向浆细胞;
(5)抗IFNAR/IFN-α抗体:阿伏利尤单抗,调控干扰素通路。
其中,抗CD20单克隆抗体在膜性肾病、狼疮性肾炎、微小病变、激素敏感型FSGS及抗中性粒细胞胞质抗体(ANCA)相关性血管炎等多种肾小球肾炎中已显示疗效,且第二代优于第一代,但仍存在部分应答有限、复发及不良反应等问题。

图1.B细胞不同发育阶段的靶向治疗策略
3.BAFF/APRIL抑制剂的临床突破
BAFF和APRIL是调控B细胞存活、分化和免疫球蛋白类别转换的关键细胞因子,在IgAN的发病过程中尤其重要[4]。Lafayette教授重点介绍了多个BAFF/APRIL双靶点或单靶点抑制剂的最新临床数据(图2)。

图2.IgAN新兴疗法:BAFF/APRIL抑制剂
阿塞西普:ORIGIN2研究(Ⅱ期)18个月开放标签延伸数据显示,阿塞西普150mg可使Gd-IgA1下降62%、蛋白尿下降48%、血尿患者比例降至19%,同时估算肾小球滤过率(eGFR)保持稳定[5]。ORIGIN3研究(Ⅲ期)结果已于2026年发表于NEJM,该研究纳入约200例患者,阿塞西普组36周时24小时尿蛋白肌酐比(UPCR)较基线下降45.7%,安慰剂组仅下降6.5%,组间几何均值差异达41.8%;Gd-IgA1下降68.3%;血尿缓解率达81.0%对比20.7%[6]。
波维他西普:2026年公布的Ⅲ期数据显示,波维他西普在36周时24小时UPCR总体较安慰剂下降49.8%,且该疗效在不同年龄、种族、性别、基线蛋白尿水平及eGFR水平的亚组中均一致[7]。
泰它西普:Ⅲ期研究达到主要疗效终点,39周时泰它西普组UPCR较安慰剂显著降低55%,24小时UPCR<0.3g/g的患者比例为24.5%(安慰剂0.6%)对比。在肾功能保护方面,泰它西普组eGFR仅下降1.0%(安慰剂7.7%);大于30%eGFR下降的患者比例为6%(安慰剂27%)。39周时血尿比例降至20.9%(安慰剂73.5%)。安全性方面,严重治疗相关不良事件发生率低于安慰剂(2.5%vs8.2%)[8]。
4.抗CD38抗体与其他新型靶向药物
抗CD38抗体为IgAN治疗开辟新路径,菲泽妥单抗Ⅱ期研究显示其可改善患者eGFR与UPCR。
一项2025年发表在CJASN的荟萃分析比较了不同药物类别对IgANeGFR斜率的影响:与非免疫治疗(达格列净等)、糖皮质激素相比,B细胞调节剂(如斯贝利单抗)可使患者合并eGFR斜率差异达4.3ml/min/1.73m²/年,显著优于其他治疗方案,为延缓IgAN肾功能减退提供更优选择[9]。
二、肾脏驻留B/浆细胞:肾小球疾病机制研究新视角
1.肾脏驻留B/浆细胞:疾病进展的新视角
加拿大多伦多大学HeatherN.Reich教授的研究打破“致病性抗体仅来源于循环浆细胞”的传统认知,从基础机制层面证实肾脏是致病性B/浆细胞的免疫生态位,为理解肾小球疾病进展提供全新视角,也为B细胞靶向治疗的优化提供理论支撑。
Reich教授团队通过动物模型与人体标本研究,证实肾脏可为B/浆细胞提供生存微环境,是局部致病性抗体产生的重要场所(图3):
(1)在BAFF转基因小鼠模型中发现,IgAN的发生与肠道共生菌群相关,患者抗奈瑟球菌的IgA/IgG比值显著升高,奈瑟球菌感染可诱导血清IgA偏向性应答,且小鼠肾脏中存在大量抗奈瑟球菌IgA抗体分泌细胞;
(2)在IgAN患者肾活检标本中,首次发现肾小管间质区域存在含分泌型浆细胞的三级淋巴结构,为肾脏局部产生致病性抗体提供直接组织学证据。

图3.IgAN患者与健康对照的黏膜共生菌菌群对比分析图
2.单细胞与空间组学揭示肾脏浆细胞新图景
借助单细胞测序与Xenium空间转录组学技术,团队明确了肾脏驻留浆细胞的核心特征:
(1)小鼠肾脏内存在CD138+/IgA+浆细胞,高表达浆细胞特征基因,数量随年龄呈依赖性增长,且可从短寿命表型向长寿命表型转换,提示肾脏具备支持浆细胞长期存活的微环境;
(2)空间转录组学证实,该类浆细胞富集于肾小球血管极附近,可与肾脏固有细胞形成局部相互作用网络,直接参与肾小球局部的炎症与损伤过程。
总结
当前,B细胞靶向疗法在肾小球疾病领域取得显著突破。BAFF/APRIL双靶点抑制剂在IgA肾病Ⅲ期临床研究中证实能显著减少尿蛋白并延缓肾功能减退;同时,抗CD38单抗的应用开辟了靶向浆细胞的新路径。
肾脏驻留性B/浆细胞的发现揭示了肾脏不仅是免疫攻击的靶器官,亦是致病性浆细胞的免疫生态位,这一机制为理解疾病进展提供了新视角。未来可通过整合临床与基础研究,将B细胞生物学前沿转化为精准、高效的诊疗策略。


参考文献
[1]Caster DJ,Lafayette RA.Am J Kidney Dis. 2024 Feb;83(2): 229-240.
[2]Lim RS,Yeo SC, Barratt J,Rizk DV. J Clin Med. 2024; 13: 947.
[3]Parodis I,Stockfelt M,Sj?wall C.Front Med. 2020; 7: 316.
[4]Cheung CK,Barratt J,Liew A,Zhang H,TesarV,LafayetteR.FrontNephrol.2024;31346769.
[5]Lafayette RA,etal.Presentedat ERA 2024.
[6]Lafayette RA,etal.N Engl J Med.2026.
[7]Vertex Pharmaceuticals.Press Release,2026.
[8]Telitacicept Phase 3 with GFRD atainIgA Nephropathy.Presentedat ASN Meetings 2026,USA.
[9]Kim D,etal.CJASN.2025.
- 推荐文章
WCN中国之声丨吕继成教授:HSK39297强效抑制AP活性近80%,显著降低IgA肾病蛋白尿约50%
WCN 2026丨临床突破接连落地,B细胞靶向治疗成肾小球疾病治疗核心赛道
每月1针,UPCR降幅可达62%!WCN 2026公布IgA肾病中国队列数据
WCN中国之声丨中山大学附属第三医院彭晖教授团队:AKI-CKD转归与EPS发病机制新突破
心血管代谢联盟——心-肾-代谢综合征(CKM)学术研讨会在武汉圆满落幕
WCN 2026丨Vlado Perkovic教授重磅公布APPLAUSE-IgAN研究最终分析结果,为补体抑制提供了首个长期肾功能保护证据
WCN中国之声丨陈会想教授:痛风患者血尿酸水平与CKD发病风险呈线性剂量反应关系
共晶技术赋能,降压护靶协同——中国原研ARNI开创高血压治疗新未来
WCN 2026重磅|iCaReMe高钾结果揭晓与Balcinrenone联合达格列净为CKD高钾血症带来新选择
WCN 2026丨郝传明教授主持国际研讨会,解读2026版KDIGO CKD贫血管理指南与诊疗前沿
ACC.26 | 面对降压的“天花板效应”,源头截流是否更有效?——KARDINAL Ⅱ期研究结果发布
WCN 2026巅峰对话丨有进展风险的IgA肾病患者首选治疗:布地奈德肠溶胶囊还是补体抑制剂?——不是“非此即彼”,而是“协同共进”
WCN中国之声丨孙良忠教授团队聚焦肾消耗病(肾单位肾痨)发病机制的研究取得新进展
WCN 2026丨全体大会:Bywaters奖揭晓+足细胞病新分类体系重磅发布
WCN 2026丨Zigakibart治疗IgA肾病再添力证:eGFR稳定获益不依赖基线肾功能、蛋白尿水平,SHIFT研究首次探究其对肾组织IgA沉积的影响
WCN中国之声丨北大张路霞教授做精彩报告,分享全球CKD诊断、检测最新进展
WCN中国之声丨李贵森教授团队:CKD血管钙化新机制与干预靶点最新发现
WCN 2026热点争鸣丨朋友还是敌人:SUMO化修饰在肾脏损伤与修复中的双向调控机制
WCN 2026丨Difelikefalin在难治性CKD-aP治疗、AKI的肾保护与抗炎中均展现出重要临床价值
WCN中国之声丨余学清教授在HIT专场报告ASPIRED研究进展,探索低剂量阿司匹林对透析患者心血管保护价值
WCN中国之声丨姜雪教授团队IgAN重磅成果:黄芪甲苷IV创新机制与临床真实世界证据
最新证据:肥胖人士每日摄入杏仁,对改善炎症有帮助!
WCN 2026|靶向肠道,直击源头——多项研究筑牢布地奈德肠溶胶囊对因治疗IgA肾病的基石地位
WCN 2026丨OLYMPUS试验设计公布,双靶点药物Povetacicept有望改写原发性膜性肾病治疗格局
走进河北省人民医院:探讨内分泌科在“CKM早期行动”中的“前哨”作用
指南共识丨本土循证+精准实操!2026版中国ADPKD临床实践指南发布,25条核心推荐规范全病程管理
WCN 2026丨锁定IgA肾病蛋白尿“早治窗口”,布地奈德肠溶胶囊直击肠源,实现长久护肾
WCN 2026盛大开幕:聚全球智慧 探肾病前沿 共赴健康之约
指南共识丨本土循证+WCN 2026|醛固酮合成酶抑制剂Baxdrostat BaxHTN全球研究结果重磅亮相、BaxAsia亚洲人群基线特征首次公布精准实操!2026版中国ADPKD临床实践指南发布,25条核心推荐规范全病程管理
肾例明鉴 | 夜尿2年竟藏致命血管炎!29岁男子的肾脏“嗜酸危机”,这个“沉默”的肾脏肉芽肿差点漏诊
治疗原发性膜性肾病:利妥昔单抗与环磷酰胺联合激素的疗效与安全性相当
2型糖尿病合并慢性肾脏病患者长期强化降尿酸治疗
肾域华章 | 北大医院周绪杰/张宏团队研究:全维度解析IgA肾病血浆蛋白、免疫细胞及免疫细胞性状的因果因素
超50万例患者的研究揭秘:SGLT2i与GLP-1RA单药还是联合,更能预防2型糖尿病肾衰竭?
打破“身”“心”壁垒:万人研究证实抑郁越重,CKM综合征进展风险越高,TyG指数是关键中介
征文投稿倒计时10天 | 中华医学会肾脏病学分会第二十届重症肾脏病与血液净化大会
ACC 2026前沿速递:心肾代谢综合征与肥胖专题精彩预告
WCN 2026前瞻|巅峰聚焦IgA肾病从“尽早干预”到“源头阻断”,中国证据再添力证
国际专家组发表血液吸附联合血液透析(HAHD)共识声明,蔡广研/丁小强/林洪丽作为专家组成员参与制定
ASN发布《肾衰竭患者保守治疗肾脏健康指南》及《执行摘要》
一文读懂CKM:从病理机制到治疗进展
IgA肾病15种疗法大比拼:李贵森团队对37项RCT、4889例患者的网络荟萃分析,谁是疗效与安全的最优解?
慢性肾脏病患者的多重用药:临床医师必须监测的10类药物
最新研究预警!30~40岁血压偏高,40岁后心肾疾病风险大幅上升
中国力量闪耀WCN 2026!200余项原创研究入选,其中3项重磅研究将在高影响力临床试验专场亮相
降压目标之争:120 mmHg还是130 mmHg?最新荟萃分析给出答案
肾例明鉴|67岁老人肾衰、咯血、反复感染,元凶竟是两种自身抗体联手!这例罕见肾炎,藏着太多教训
《新英格兰医学杂志》重磅发布奥妥珠单抗ALLEGORY Ⅲ期研究成果,进一步完善其在自身免疫性疾病中的证据链
最新Meta分析:死亡风险随CKM分期进展呈“阶梯式”攀升
WCN2026即将启幕,中国青年学者斩获国际大奖+四大核心主题锚定肾脏医学发展方向
首个突破!FINE-ONE Ⅲ期研究证实非奈利酮为1型糖尿病肾病治疗破局
临床价值深度解析:司美格鲁肽片何以在口服GLP-1RA中脱颖而出?
非奈利酮FIND-CKD研究Ⅲ期结果重磅公布,非糖尿病慢性肾病治疗迎来新方法
临床常见但容易令医师头疼的慢性肾病——微小病变肾病的治疗方案总结归纳,值得收藏!
JAMA子刊重磅:CKM综合征分期越晚,强化降压获益越小?3.3万中国数据给出答案
