- 首页 > 正文
阿伐可泮在伴肾脏受累的ANCA相关性血管炎患者中的应用:ADVOCATE试验事后分析
发表时间:2026-02-03 10:17:43
抗中性粒细胞胞浆抗体(ANCA)相关性血管炎(AAV)是一组以系统性小血管炎症为特征的疾病,其中肉芽肿性多血管炎(GPA)和显微镜下多血管炎(MPA)是最常见的亚型。肾脏是AAV最常受累的器官之一,肾脏受累的严重程度显著影响患者长期预后。近年来,补体C5a受体抑制剂阿伐可泮(avacopan)的出现为AAV的治疗提供了新方向。近期,ADVOCATE试验事后分析在Kidney International Reports上发表,探讨了阿伐可泮在伴肾脏受累的AAV患者中的疗效与安全性。
ANCA相关性血管炎(AAV)包括GPA和MPA,常伴有肾脏受累,表现为急进性肾小球肾炎,严重者可进展至终末期肾病。传统治疗方案以糖皮质激素(GC)联合免疫抑制剂为主,但长期使用GC带来显著毒性反应,包括感染、代谢紊乱及器官损伤,影响患者的生活质量和生存率。
阿伐可泮是一种口服小分子C5a受体拮抗剂,通过阻断C5a与中性粒细胞上C5a受体的结合,抑制中性粒细胞趋化和活化,从而减轻血管炎症反应。Ⅲ期ADVOCATE试验已证实,阿伐可泮在诱导和维持AAV缓解方面不劣于甚至优于传统泼尼松递减方案。本研究旨在针对ADVOCATE试验中基线伴肾脏受累的亚组患者进行深入分析。
一、研究方法
研究设计与人群
本研究为ADVOCATE试验(NCT02994927)的事后分析,纳入268例基线伴肾脏受累的AAV患者(占全人群81.2%),其中134例接受阿伐可泮治疗,134例接受泼尼松递减治疗。所有患者同时接受标准免疫抑制治疗(利妥昔单抗或环磷酰胺诱导后转为硫唑嘌呤或霉酚酸酯维持)。
肾脏受累的定义依据伯明翰血管炎活动性评分(BVAS v3)中肾脏相关条目,包括血尿、蛋白尿、高血压、血肌酐升高或肾小球滤过率下降等。
疗效终点
主要结局指标包括:
第26周缓解率(BVAS=0且连续4周未因AAV使用GC);
第52周持续缓解率(第26周缓解且至第52周未复发);
复发率(包括总体复发和肾脏特异性复发);
估算肾小球滤过率(eGFR)变化;
尿蛋白/肌酐比(UACR)和血尿变化;
GC使用情况及GC毒性指数(GTI);
健康相关生活质量(HRQoL)评分(SF-36)。
统计学方法
采用改良意向治疗(mITT)人群进行分析。分类变量以频数和百分比表示,连续变量以均值±标准差表示。使用Cox比例风险模型评估复发风险,混合效应模型重复测量(MMRM)分析eGFR、UACR等连续变量变化。
二、结果
1. 患者基线特征
两组患者在年龄、性别、血管炎类型、ANCA类型、基线eGFR、UACR、血尿程度等方面均无显著差异。平均年龄61.5岁,男性占59.7%,MPO-ANCA阳性者较多(62.7%),多数为新诊断患者(73.9%),利妥昔单抗诱导治疗占60.8%。
2.缓解与复发
第26周缓解率:阿伐可泮组73.9%,泼尼松组70.9%(差异3.0%,95%CI:-7.7%~13.7%)(表1),二组接近;第52周持续缓解率:阿伐可泮组67.9%,泼尼松组56.7%(差异11.2%,95%CI:-0.3%~22.7%)(表1);缓解后复发率:阿伐可泮组9.4%,泼尼松组20.9%(HR = 0.43,95%CI:0.22~0.85);肾脏复发率:阿伐可泮组7.1%,泼尼松组12.5%(HR = 0.54,95%CI:0.24~1.23)。
表1. 基线时肾脏受累患者的缓解率、持续缓解率、复发率以及eGFR从基线到第52周的变化率(引自发表原文)
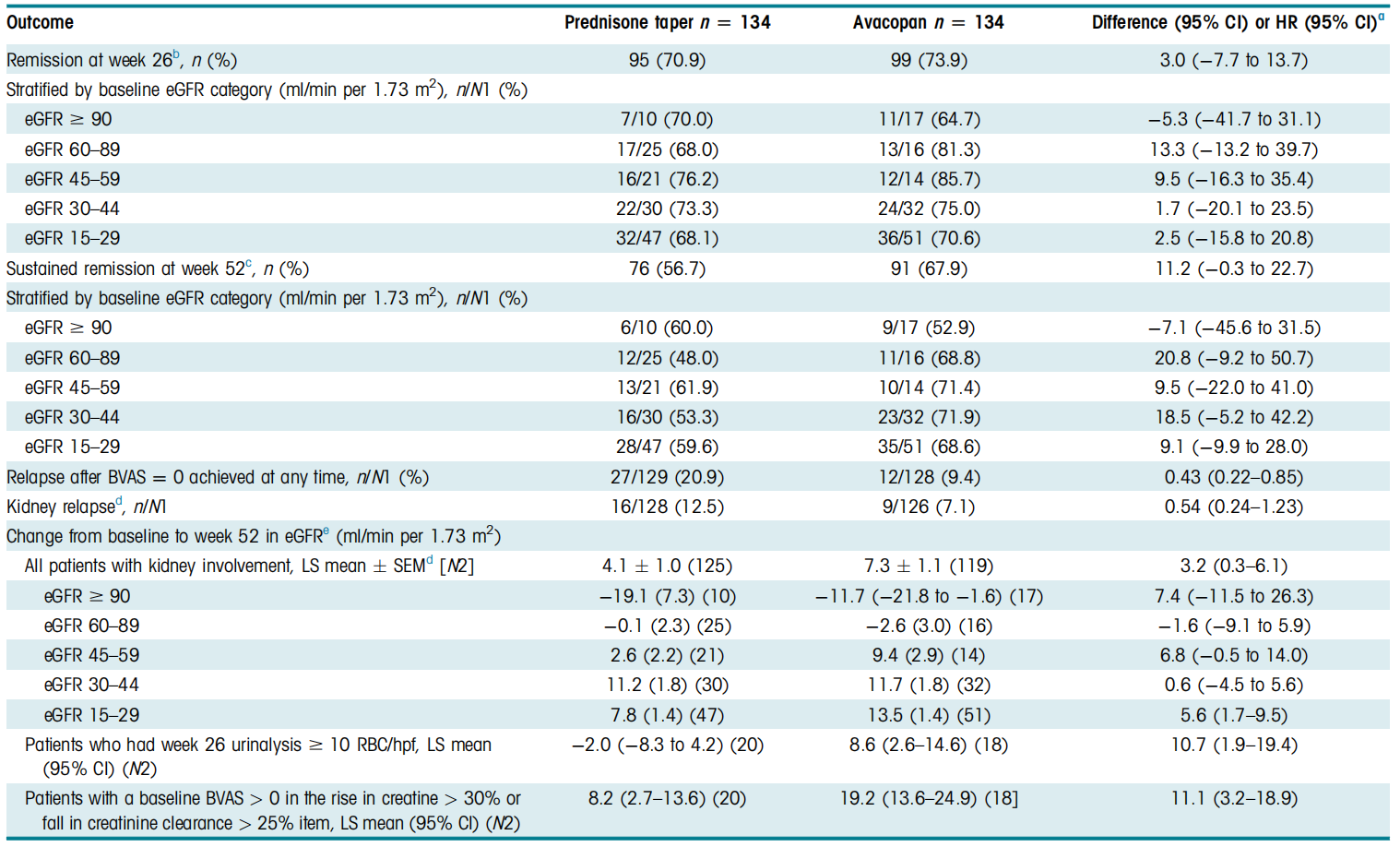
eGFR从基线至第52周的变化:两组eGFR均有改善,阿伐可泮组平均增加7.3 ml/(min·1.73m²),泼尼松组增加4.1 ml/(min·1.73m²)[组间差异3.2 ml/(min·1.73m²)](表1);
按基线eGFR分层分析显示,在eGFR 45~59、30~44、15~29 ml/(min·1.73m²)亚组中,阿伐可泮组eGFR改善更显著(表1);
eGFR类别转换分析显示,阿伐可泮组43.7%的患者eGFR提升≥1个分级,高于泼尼松组的34.7%。
4.蛋白尿与血尿变化
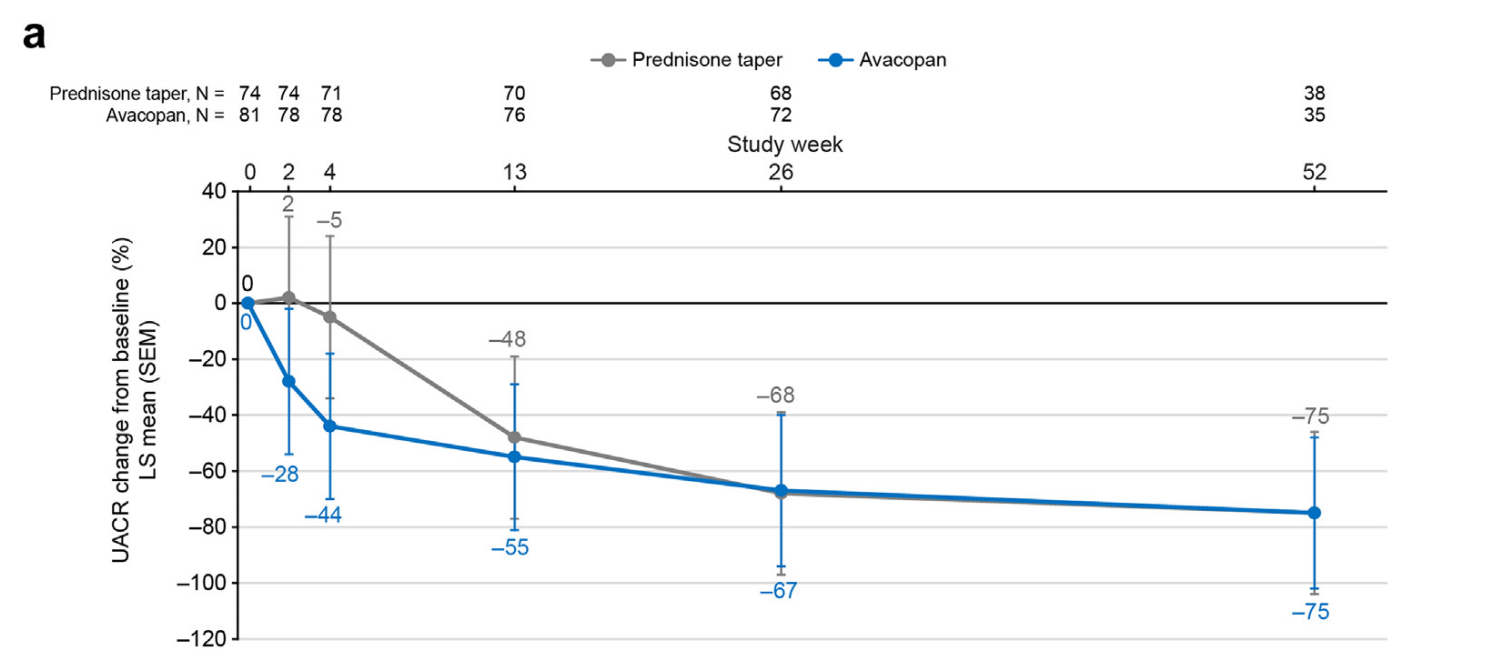
基线UACR>300 mg/g的患者中,阿伐可泮组在第4周即出现显著UACR下降(-44% vs. -5%),至第26周两组差异缩小(图1);血尿改善方面,阿伐可泮组患者更早实现尿红细胞计数<10/HPF或<3/HPF。
图1. 在肾脏受累且基线时UACR>300 mg/g肌酐的患者中,阿伐可泮组组的UACR改善速度比泼尼松逐渐减量组更快(引自发表原文)
阿伐可泮组GC总暴露量显著低于泼尼松组(0~26周:1276 mg vs. 3319 mg泼尼松当量);GTI累积恶化评分和总体改善评分均显示阿伐可泮组GC相关毒性更低。
6.生活质量与安全性
SF-36评分显示两组均改善,但阿伐可泮组在生理和心理健康组分方面改善更优;严重不良事件(SAE)发生率两组相当(阿伐可泮组45.5% vs. 泼尼松组48.5%),但阿伐可泮组SAE事件数更少;严重感染发生率相似(14.9% vs 17.9%);两组各有3例和2例死亡,均与治疗无关。
三、讨论
本研究证实,在伴肾脏受累的AAV患者中,阿伐可泮治疗方案在诱导和维持缓解方面与泼尼松递减方案相当,且在持续缓解、减少复发、改善肾功能、快速降低蛋白尿和血尿等方面表现更优。此外,阿伐可泮显著减少GC暴露量和相关毒性,从而改善患者的长期预后和生活质量。
值得注意的是,阿伐可泮组在治疗早期即显著降低蛋白尿和血尿,提示其通过抑制C5a介导的炎症反应,迅速改善肾小球病理状态。此外,研究发现第26周仍存在显著血尿(≥10 RBCs/HPF)的患者后续肾脏复发风险更高,提示血尿可作为预测复发的生物标志物。
需注意的是,本研究存在局限:为事后分析,样本量有限,尤其在按eGFR分层后某些亚组人数较少。未纳入eGFR<15 ml/(min·1.73m²)或需机械通气肺泡出血患者。缺乏长期随访数据及合并用药(如ACEI/ARB、SGLT2i)信息。此外,ADVOCATE试验中利妥昔单抗维持治疗方案与当前指南推荐不一致,可能影响结果外推。
总结
在伴肾脏受累的AAV患者中,与泼尼松减量方案相比,阿伐可泮联合标准免疫抑制治疗可有效诱导并维持疾病缓解,改善肾功能,快速缓解蛋白尿和血尿,减少GC相关毒性,安全性良好。该研究为AAV肾脏受累患者的个体化治疗提供了有力证据,并为其提供了一种兼顾疗效与安全的新型治疗选择。
来源:Kidney Int Rep. 2025 Jun 2;10(8):2751-2765. doi: 10.1016/j.ekir.2025.05.041. eCollection 2025 Aug.
- 推荐文章
