- 首页 > 正文
CCSN 2025|杨琼琼教授:妊娠相关血栓性微血管病的诊疗实践与进展
发表时间:2026-01-31 14:10:55
引言
妊娠期间女性肾脏发生生理改变且机体处于高凝、免疫系统变化等状态,使得妊娠相关血栓性微血管病(TMA)成为危及母胎安全的重要疾病。妊娠相关TMA并非单一疾病,而是包含子痫前期(PE)/HELLP综合征、非典型溶血性尿毒综合征(aHUS)、血栓性血小板减少性紫癜(TTP)等疾病谱,其临床表现重叠,但病理机制与治疗策略迥异,给临床诊疗带来巨大挑战。在中华医学会肾脏病学分会第二十八届学术年会(CCSN 2025)上,中山大学孙逸仙纪念医院杨琼琼教授结合典型病例与最新临床证据,系统梳理了妊娠相关TMA的发病机制、诊断及治疗方案。本文全面呈现妊娠相关TMA的诊疗要点,以飨读者。

专家简介

主任医师、博士生导师、博士后合作导师
中山大学孙逸仙纪念医院肾内科主任
中华医学会肾脏病学分会委员
中国医师协会肾脏内科医师分会常务委员
中国老年保健医学研究会老年肾病防治分会副主任委员
IIgANN-China学术委员会委员
广东省医学会肾脏病学分会副主任委员
广东省医疗行业协会肾内科管理分会主任委员
《中华肾脏病杂志》编辑委员会委员
《国际泌尿系统杂志》编辑委员会委员
一、妊娠相关TMA的临床背景与发病机制
(一)妊娠相关急性肾损伤(PR-AKI)
妊娠期女性肾脏会发生一系列适应性改变,如体积增大、肾血流量与肾小球滤过率(GFR)增加、血清肌酐等指标降低、生理性蛋白尿增多、肾盂输尿管扩张、血压下降等[1](图1)。这些变化使肾脏对损伤更敏感,易引发PR-AKI。我国PR-AKI发病率0.02%~1.84%、病死率13.6%,妊娠相关TMA是重要病因,且不同孕期PR-AKI诱因不同,早期多为妊娠剧吐、流产感染,中后期以PE/HELLP综合征、TTP/aHUS胎盘早剥等为主[2]。
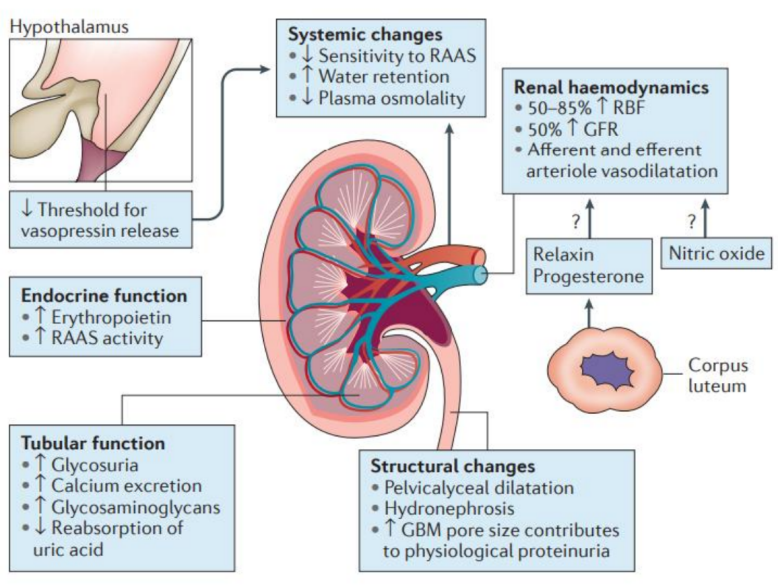
图1. 妊娠期肾脏特点
(二)妊娠相关TMA的疾病谱与发病机制
妊娠相关TMA涵盖多种疾病类型,不同疾病的发生率与临床特点各异。HELLP综合征占所有妊娠的0.5%~1%,以溶血、肝酶升高、血小板减少为核心表现,常继发于PE。aHUS孕期发生率约1/25000,占TMA的7%,易累及多器官。TTP孕期发生率约2/10万,占成人TTP的12%~25%。自身免疫性疾病相关TMA,包括系统性红斑狼疮、抗磷脂综合征[3,4](图2)。
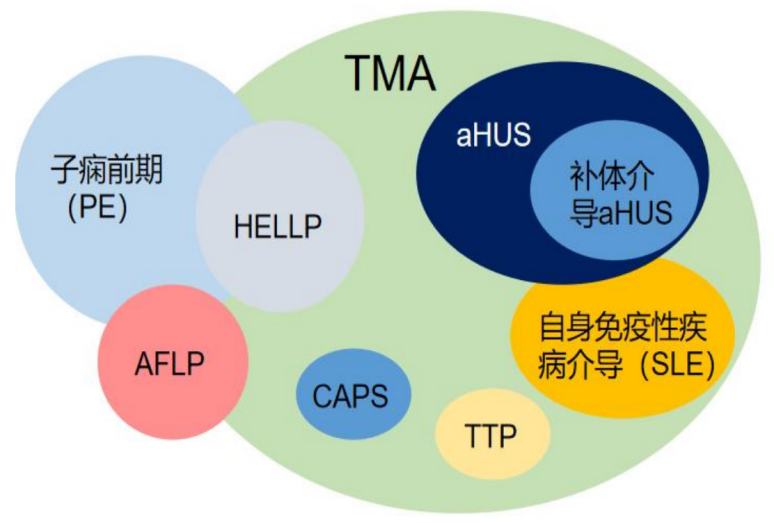
图2. 妊娠及产后TMA疾病谱
PE/HELL综合征因胎盘螺旋动脉重塑障碍引发胎盘缺血,释放炎症介质等致内皮功能障碍;TTP因ADAMTS13活性显著降低,无法裂解超大分子血管性血友病因子(vWF)致血小板异常聚集、红细胞破坏;aHUS则因补体系统失衡和异常活化,形成膜攻击复合物损伤血管内皮[5](图3)。
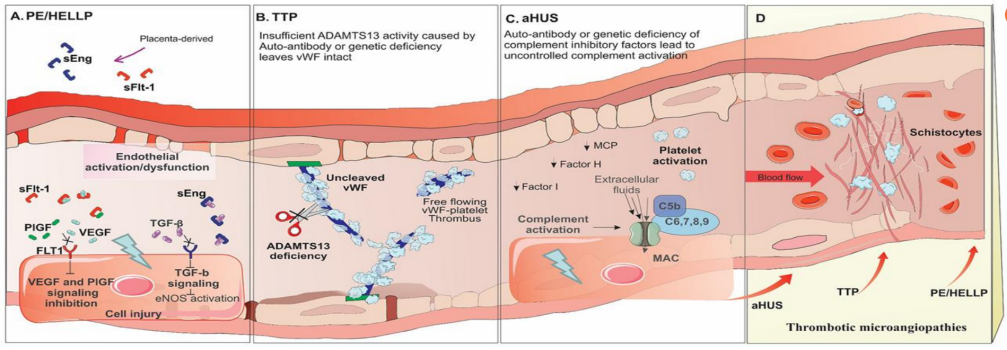
图3. 妊娠相关TMA发病机制
二、妊娠相关TMA的诊断流程与鉴别要点
(一)妊娠相关TMA“三联征”
妊娠相关TMA“三联征”为血小板减少、微血管病性溶血性贫血(MAHA)及微血栓致器官损害。具体标准:血小板计数<150×109/L或较正常值降>25%;MAHA需外周血涂片见裂红细胞,伴乳酸脱氢酶(LDH)升高、结合珠蛋白减少或血红蛋白下降;器官损害至少1项,如肾损伤、神经症状、心血管损害、眼部症状、肺部症状或胃肠道症状。
AKI是TMA最突出且常见的肾脏损害,因肾内微血管广泛血栓致肾缺血,引发血清肌酐、尿素氮升高,严重时需肾脏替代治疗,还可能出现高钾血症、代谢性酸中毒;同时伴蛋白尿、血尿等尿检异常,及肾缺血引发的难治性高血压。肾脏病理为TMA样改变,可见肾小球毛细血管襻淤血、内皮肿胀、微血栓形成,慢性期则出现肾小管萎缩与小动脉内膜增厚[6]。
(二)妊娠相关TMA类型的鉴别诊断
发病时间:PE/HELLP综合征多在孕晚期,产后恢复快;aHUS常见于产后;TTP可在妊娠中晚期或产后发作[2]。
临床特征:PE/HELLP综合征以高血压、蛋白尿、上腹痛为突出表现,肝酶升高明显;aHUS肾脏损伤重、血肌酐显著升高;TTP表现为“五联症”,包括不明原因MAHA、血小板减少、神经精神异常、发热、肾脏损害[7,8]。
实验室检查:PE/HELLP综合征参考sFlt1(可溶性fms样酪氨酸激酶受体1)/PIGF(胎盘生长因子)比值,孕早期可用FMF模型预测;TTP需查ADAMTS13活性(<20%)及抑制物,或用PLASMIC评分辅助;aHUS关注补体异常,需排除其他疾病[3]。
(三)典型病例解析
以中山大学孙逸仙纪念医院收治的35岁患者为例,患者体外受精-胚胎移植(IVF-ET)受孕双胎,孕晚期出现蛋白尿(尿蛋白从2.568 g/24h升至11.904 g/24h)、血压升高(最高164/101 mmHg),孕34+1周因重度PE剖宫产。产后病情恶化,出现血小板骤降、MAHA及多器官损害,实验室检查显示ADAMTS13活性正常(排除TTP),可溶性C5b9升高、补体C3降低(提示补体活化),结合产后病情恶化特点,确诊妊娠相关aHUS。经血浆置换、依库珠单抗治疗后,患者血小板与肾功能逐步恢复,产后2个月随访尿蛋白转阴、肌酐62 μmol/L。
三、妊娠相关TMA的治疗策略与药物进展
(一)常规治疗原则
妊娠相关TMA多数建议尽快剖宫产终止妊娠,尤其孕<37周;非典型PE/HELLP综合征、高度怀疑重度TTP需先做血浆置换,待ADAMTS13结果或监测24~72h无改善(血小板、溶血未好转、肌酐下降≤25%)时,4~5天内完成鉴别诊断,确诊TTP可续行血浆置换;确诊aHUS则转抗C5治疗,同时需做好控压、抗心衰、肾脏替代、抗感染等器官功能保护。
(二)不同类型TMA治疗
1、aHUS的治疗:依库珠单抗(Eculizumab)作为重组人抗补体C5单克隆抗体,能竞争性阻断C5裂解为C5a和C5b,抑制补体终末阶段的活化,减轻炎症反应和内皮损伤,是国内外指南推荐的aHUS一线治疗药物[9-14]。全球aHUS数据表明,该药可使妊娠相关aHUS患者进展为终末期肾病的风险降低74%,治疗组肾脏完全缓解率达52.3%。孕期使用依库珠单抗的活产率达92%(69/75),新生儿无先天畸形,乳汁中未检测到药物[15-17](图4)。长效补体抑制剂中,拉武珠单抗(Ravulizumab)半衰期更长,真实世界研究证实其对aHUS患者安全有效,可快速改善血小板与肾功能;克罗伐珠单抗(Crovalimab)为皮下给药,目前处于Ⅲ期临床试验阶段[18-20]。
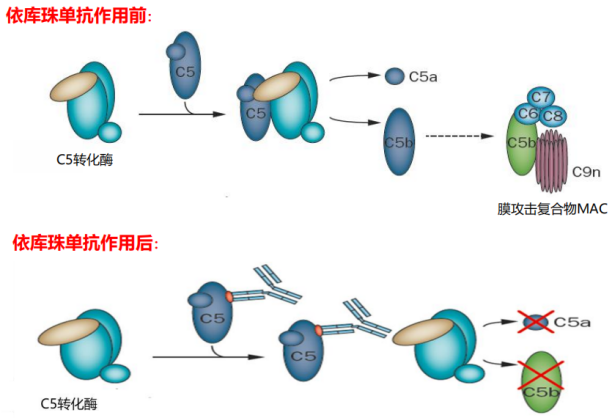
图4. 依库珠单抗作用机制
2、TTP的治疗:首选新鲜冰冻血浆做血浆置换,至症状缓解、血小板与LDH正常后可延长间隔,无此条件时暂输新鲜冰冻血浆。急性期静脉用甲泼尼龙或地塞米松,缓解后换泼尼松减量。遗传性TTP(ADAMTS13基因突变)对激素无效。利妥昔单抗仅作为妊娠早期最后治疗手段,因可能致新生儿B细胞耗竭,产后需监测其B细胞水平,必要时延迟疫苗接种[21-23]。新型药物中,卡普赛珠单抗(Caplacizumab)用于难治性TTP,达雷妥尤单抗(Daratumumab)适用于复发难治性免疫性TTP;重组ADAMTS13为遗传性TTP提供新选择且可减少血浆置换需求[24,25]。
3、PE/HELLP综合征的治疗:控制血压与预防并发症是关键。可予以地塞米松静脉注射,促进血小板恢复。密切监测胎儿生长发育与脐动脉血流,孕34周后若病情稳定可期待治疗。若病情进展或胎儿窘迫,需及时终止妊娠。
(三)孕期用药安全
糖皮质激素、硫唑嘌呤、环孢素、他克莫司在孕期使用相对安全,但需监测血糖、肾上腺功能及血药浓度。若为难治性TTP、母胎安全受影响或产后,可选择其他免疫抑制剂治疗[26-29]。
四、总结
妊娠相关TMA是PR-AKI常见原因,需重视病因诊断与对因治疗。院内应建立TMA高危筛查机制与多学科诊疗协作(MDT)团队,快速识别aHUS并尽早启动依库珠单抗等药物以改善预后。未来妊娠相关TMA的诊疗将更精准高效,如床旁快速ADAMTS13检测技术、新型标志物、补体抑制剂、基因疗法等。诊疗体系上,人工智能辅助多模态诊断模型、远程MDT会诊平台的普及,将实现TMA的快速识别与规范化治疗。
参考文献
[1]Nat Rev Nephrol . 2018 Mar;14(3):165-184
[2]Nephron 2023;147(1):35-38
[3]Blood. 2020;136(19):2103-2117
[4]Kidney Int Rep. 2024;9(8):2353-2371
[5]Microvasc Res . 2021 Nov:138:104226
[6]Arthritis Rheumatol. 2024;76(2):153-165
[7]Bergmann F. Dtsch Arztebl Int. 2015;112(47):795-802
[8]lexandra B, et al. Clinical Journal of the American Society of Nephrology 2017;12(8):1237-1247
[9]Viruses.2021 Dec 3;13(12):2429
[10]N Engl J Med. 2013;368(23):2169-2181
[11]Clin Exp Nephrol, 2019, 23(1): 65-75
[12]Kidney Int . 2017 Mar;91(3):539-551
[13]Frontiers in Medicine, 10: 1264310
[14]中华内科杂志, 2025, 64(5): 396-411
[15]J Nephrol. 2021;10.1007/s40620-021-01025-x
[16]Medicine (Baltimore). 2025;104(5):e41403
[17]Nephrol Dial Transplant. 2024;39(10):1731-1733
[18]Drugs. 2021;81(5):587-594
[19]Kidney Int Rep. 2024;9(9):2648-2656
[20]Kidney International Reports,2022,(7)6: S460-S461
[21]Medicine (Baltimore) 60, 413–428 (1981)
[22]Int J Hematol. 2017;106(1):3-15
[23]中华医学杂志, 2017,97(46) : 3604-3611
[24]Blood Adv. 2022;6(3):993-997
[25]Drugs. 2018 Oct;78(15):1639-1642
[26]慢性肾脏病患者妊娠管理指南,中华医学杂志 2017年第97卷第46期
[27]Adv Chronic Kidney Dis 2020 Nov;27(6):461-468
[28]Best Pract Res Clin Obstet Gynaecol.2019 May;57:106-119
[29]BMC Nephrol. 2019 Oct 31;20(1):401
- 推荐文章
