- 首页 > 正文
透析患者他汀类药物使用再思考:是缺乏证据,还是平衡临床利弊?
发表时间:2026-02-02 11:33:52
编者按
在接受透析治疗的终末期肾病患者(kidney failure on dialysis, KRT-D)人群中,他汀类药物的使用长期存在争议。近期,Mohammad Shahzeb Khan和Tariq Shafi在美国肾脏病学会(ASN)的Kidney news上发表了一篇文章,就这一问题进行了探讨。
一、KRT-D患者是否应用他汀类药物:一个常见而被忽视的临床困境
我们咨询肾脏科医生:“对于KRT-D患者,是否应使用他汀类药物?”常听到的回答是——“除非原本已经在用,否则不推荐。”
然而,设想这样一个真实的场景:一位60岁的2型糖尿病患者,接受透析治疗已1年,同时在肾移植等待名单上。因急性心肌梗死(MI)入院,接受经皮冠状动脉介入治疗(PCI)并植入支架。术后左心室射血分数仅30%,因此被移出移植名单。
根据慢性肾脏病(CKD)未透析患者的指南,他汀类药物是标准治疗的一部分。但在这位透析患者中,医生并未开具他汀类药物。问题随之而来:
如果在开始透析后早期就使用他汀类药物,是否能预防这次心肌梗死(一级预防)?现在是否应启动他汀类药物以预防后续心血管事件(二级预防)?
二、临床指南的解读差异与临床实践影响
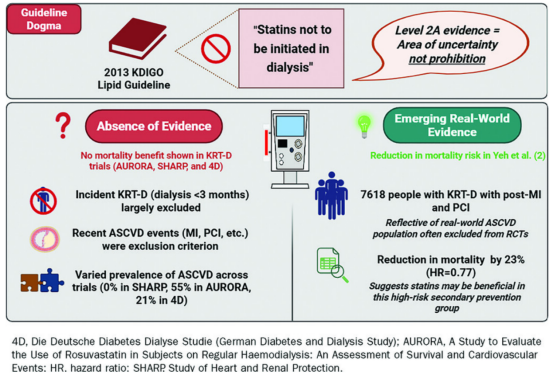
临床指南旨在指导实践,但并非所有表述都具有相同权重。2013年KDIGO《脂质管理指南》指出:“对于透析依赖性CKD成人患者,我们建议不启动他汀类药物或他汀类药物联合依折麦布治疗(2A)”[1]。
但需注意,这一推荐属于2级“建议(suggestion)”,意味着该领域存在不确定性,而非1级“强推荐”(recommendation)。其准确解读应为:基于高质量临床研究(A级证据),我们建议(2级)在KRT-D患者中启动他汀类药物治疗可能无获益,但也未观察到明确危害。这一“建议”并非“强制推荐”,临床决策需结合患者个体因素及临床判断制定个体化方案。
如果临床实践中能正确理解这一细微差异,诊疗方案是否会不同?上述心肌梗死及患者被移出移植等待名单的结局是否可避免?
三、KRT-D 患者使用他汀类药物的争议与最新证据
自2013年KDIGO指南发布以来,关于KRT-D患者使用他汀类药物的争议一直存在。尽管该指南相关表述仅为“弱建议”,却逐渐演变为临床“教条”,并固化为临床习惯。据我们所知,目前尚无新的随机对照试验(RCT)推翻这一范式,但Yeh等人近期的研究[2]重新引发了相关讨论。
该研究利用中国台湾地区全民健康保险数据,纳入7618例接受KRT-D治疗且发生心肌梗死并接受PCI的患者。其中三分之二的患者未使用他汀类药物(定义为用药时长>90天),而使用他汀类药物治疗的患者全因死亡风险降低23%(风险比0.77,95%置信区间[CI]:0.71~0.84)。尽管该研究为观察性设计,无法排除选择偏倚和残余混杂因素,但其揭示了一个现实问题:在普通人群中符合1A类他汀类药物使用指征的患者,仅因接受透析治疗而未得到相应治疗[3]。
心脏病学界对此也发文评论,指出这种“一刀切”的观念将所有KRT-D患者视为同质人群,而忽视了其在合并症、治疗目标及预后方面的巨大差异[4]。
四、随机对照试验的局限性与临床决策的个体化
随机对照试验是指南制定的重要依据,但其结果通常仅适用于试验纳入的特定人群,外推性受到限制。
为KDIGO KRT-D血脂指南提供依据的三项主要试验,均存在局限性:(1)未聚焦于新启动KRT-D治疗的患者群体;(2)所有试验均排除了近期发生动脉粥样硬化性心血管疾病(ASCVD)事件的患者。其中,SHARP试验(NCT00125593)是一项一级预防试验,其结果提示他汀类药物可能对KRT-D患者有获益[5];而4D试验[6]和AURORA试验(NCT00240331)[7]的纳入人群同时包含有和无既往ASCVD病史的患者,其结果对本文开头描述的患者并不适用——该患者的情况更符合SHARP试验提示的潜在获益场景。
五、结论:证据缺失≠无获益,需重视个体化预防
“证据缺失” 不等于 “无获益”(见下图)。上述试验的局限性、他汀类药物良好的安全性,以及其在普通人群中明确的获益证据均表明,不应将 KDIGO 指南的 2A 类建议视为 “禁用令”。在获得确凿证据之前,我们必须为 KRT-D 患者制定个体化的 ASCVD 预防方案;鉴于他汀类药物的安全性,在临床决策中 “倾向于治疗” 或许是合理选择。目前,该领域仍存在明显的临床利弊平衡空间,亟需高质量临床试验证据支持。
结语
目前的证据与指南之间存在明显的“临床平衡状态(clinical equipoise)”。我们不能因缺乏新RCT就将旧结论视为定论,也不应将透析患者视作一个心血管风险均等的群体。
在等待更强证据的同时,肾脏科医生应重新审视透析人群的他汀类药物适应证,尤其是那些合并糖尿病、既往ASCVD或近期心血管事件的患者。
在循证与实践之间寻找平衡,或许正是“重新思考透析中的他汀类药物”的真正意义所在。
参考文献
1.Kidney Disease: Improving Global Outcomes (KDIGO) Lipid Work Group. KDIGO Clinical Practice Guideline for Lipid Management in Chronic Kidney Disease. Kidney Int Suppl 2013; 3:259–305. https://kdigo.org/wp-content/uploads/2017/02/KDIGO-2013-Lipids-Guideline-English.pdf
2.Yeh Y-T, et al. Statin therapy associated mortality in hyperlipidemic dialysis patients with percutaneous coronary intervention for acute myocardial infarction: A retrospective cohort study. Heliyon 2024; 10:e39906. doi: 10.1016/j.heliyon.2024.e39906
3.Rao SV, et al.; Peer Review Committee Members. ACC/AHA/ACEP/NAEMSP/SCAI Guideline for the Management of Patients With Acute Coronary Syndromes: A report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guideline. J Am Coll Cardiol 2025; 85:2135–2237. doi: 10.1016/j.jacc.2024.11.009
4.Gharios C, et al. Statins in patients on dialysis: A mortality benefit? American College of Cardiology. April 18, 2025. Accessed May 25, 2025. https://www.acc.org/Latest-in-Cardiology/Articles/2025/04/17/16/18/Statins-in-Patients-on-Dialysis
5.Baigent C, et al.; SHARP Investigators. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): A randomised placebo-controlled trial. Lancet 2011; 377:2181–2192. doi: 10.1016/S0140-6736(11)60739-3
6.Wanner C, et al.; German Diabetes and Dialysis Study Investigators. Atorvastatin in patients with type 2 diabetes mellitus undergoing hemodialysis. N Engl J Med 2005; 353:238–248. doi: 10.1056/NEJMoa043545
7.Fellström BC, et al. AURORA Study Group. Rosuvastatin and cardiovascular events in patients undergoing hemodialysis. N Engl J Med 2009; 360:1395–1407. doi: 10.1056/NEJMoa0810177
- 推荐文章
