- 首页 > 正文
糖尿病肾病的精准营养策略:从血糖控制到肾脏保护
发表时间:2026-02-02 13:18:39
编者按
糖尿病肾病(diabetic kidney disease,DKD)是糖尿病最常见且最具破坏性的并发症之一。近年来,随着SGLT2抑制剂、GLP-1受体激动剂等药物的出现,药物干预取得显著进展,但营养治疗仍是管理DKD的基础环节。近期,美国加州大学洛杉矶分校的Yoko Narasaki和Connie Rhee发表于Kidney News的文章,系统回顾了低蛋白饮食、植物性饮食及精准营养在DKD中的应用,为临床医生提供了个体化营养管理的新思路。
一、糖尿病肾病的代谢挑战与营养干预的重要性
慢性肾脏病(CKD)是糖尿病最常见的并发症之一,约30%~40%的1型或2型糖尿病患者最终发展为CKD。由于糖尿病肾病患者常伴有心血管-肾脏-代谢(cardiovascular-kidney-metabolic,CKM)多重风险,因此需要多层次、综合性管理。除基于循证的药物治疗外(如RAAS抑制剂、SGLT2抑制剂、GLP-1 RA等),营养干预是延缓疾病进展、改善血糖控制和保护肾功能的关键基础。
二、低蛋白饮食(Low-Protein Diet, LPD)的科学依据
在糖尿病患者中,持续性高血糖可引起入球小动脉扩张、局部RAAS系统激活及出球小动脉收缩,从而导致肾小球高滤过与高压状态,成为CKD发生和进展的主要危险因素。高蛋白摄入同样可诱发肾小球高滤过及压力升高,进一步加重CKD肾小球损伤。因此,低蛋白饮食(LPD)被认为有助于改善DKD的进展。
临床实践指南支持非透析依赖性(NDD)的CKD患者使用LPD以降低肾脏疾病进展和死亡率,尽管DPI阈值各不相同(表1)。
表1. 非透析依赖型慢性肾脏病(NDD-CKD)患者的膳食蛋白质摄入建议

2020年KDOQI营养指南建议:
非糖尿病3~5期非透析CKD患者:蛋白摄入量0.55~0.60 g/kg/d,或补充酮酸的极低蛋白饮食(VLPD, 0.28~0.43 g/kg/d);
糖尿病患者:为维持营养与血糖稳定,推荐稍高标准的DPI阈值(0.60~0.80 g/kg/d),以维持稳定的营养状况并优化血糖控制。
国际肾脏营养与代谢学会(ISRNM)亦认可上述建议,并建议更简化的DPI目标(0.60~0.80 g/kg/d),而无论CKD病因如何。同样,2024年KDIGO CKD指南则建议非糖尿病3~5期非透析CKD患者的DPI为0.8 g/kg/d,如果条件允许,可在密切监测下采用含有酮酸的VLPD(0.30~0.40 g/kg/d)处方。
总体而言,低蛋白但营养充足的饮食模式被认为是减缓肾功能下降的核心策略之一。
三、植物性饮食与肾脏保护
除蛋白摄入量外,膳食蛋白质的来源亦可能对DKD的肾脏保护和血糖控制有重要影响。植物性蛋白相较动物蛋白,膳食纤维含量高、饱和脂肪含量低,并已被证明有助于改善2型糖尿病的血糖控制。多项研究提示,植物性饮食可降低CKD发病率、CKD进展风险和CKD相关并发症,例如代谢性酸中毒、高磷血症、尿毒素累积、晚期糖基化终产物的积累及胰岛素抵抗等(图1)。
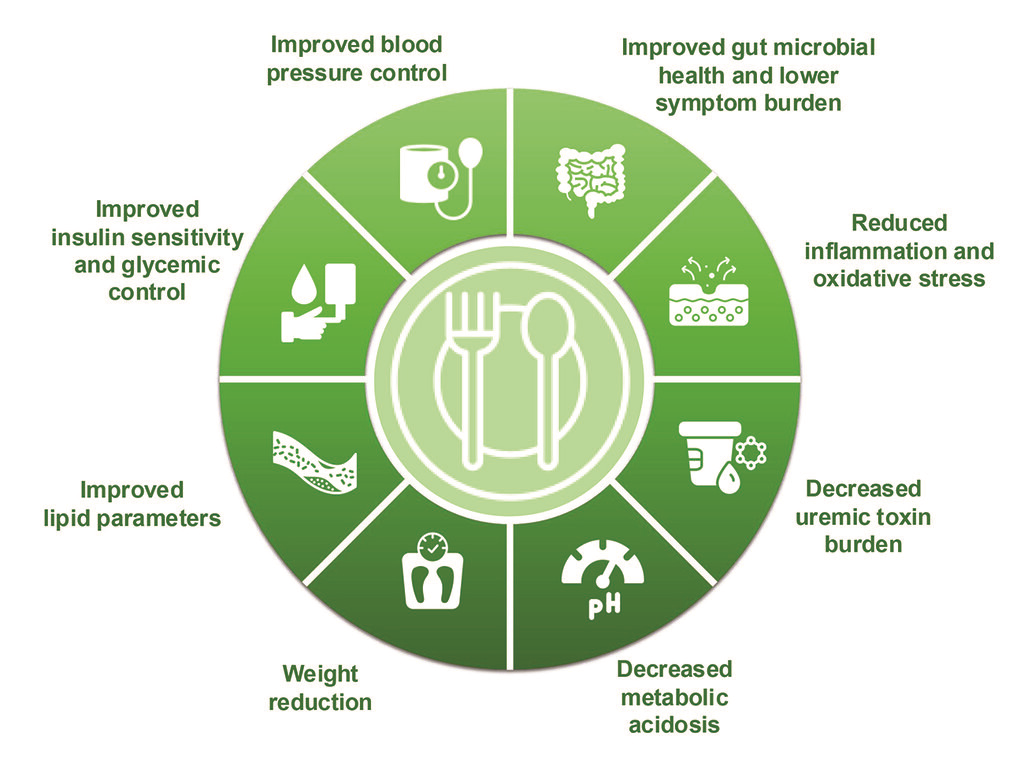
图1. 糖尿病肾病(DKD)中的植物性低蛋白饮食(Plant-based LPDs)与CKM指标
KDOQI 2020指南指出,尽管证据尚不足以推荐适合CKD的特定蛋白类型,但鼓励增加水果与蔬菜摄入,以降低体重、血压与酸负荷。2025年ADA《糖尿病照护标准》亦强调,对于有糖尿病或糖尿病风险者,增加植物性蛋白来源的摄入量,作为整体多样化饮食模式的一部分,有助于减少心血管疾病。2024年KDIGO CKD指南进一步提出实践要点,倡导健康和多样化的饮食,增加植物性食物的摄入量 。
在非糖尿病CKD患者中的随机对照试验已显示植物性饮食在减少 CKD 进展方面的益处。Garneata等(2016)研究中,207例非糖尿病CKD患者随机接受素食VLPD和标准LPD,与LPD组相比,素食VLPD组患者的主要复合终点(肾脏替代治疗或eGFR下降>50%)显著降低。Brunori等(2007)在非糖尿病CKD 5期的老年患者中发现,素食VLPD组患者开始肾脏替代治疗的时间可延迟约11个月,1年生存期更高,住院风险更低。
尽管现有的植物性LPD治疗DKD的试验受到样本量小、持续时间短或未纳入肾功能受损参与者的限制,但初步结果表明植物性LPD可改善蛋白尿、肾小球高滤过,以及血糖、血脂、炎症等心脏代谢指标。美国国立卫生研究院(NIH)正开展多中心RCT——糖尿病和肾脏病患者以植物为中心的营养研究——PLAFOND研究(NCT05514184),评估植物性LPD相较传统LPD在DKD中的疗效与安全性。
四、精准营养(Precision Nutrition)策略在DKD管理中的实践
在DKD中成功实施植物性低蛋白饮食需要精准化营养策略,即依据患者的临床状态、代谢特征与生活方式进行个体化调整。糖尿病肾病患者在兼顾血糖控制、蛋白限制与保持足够能量的过程中常感负担较重,因此需多学科协作,尤其是肾脏专科营养师或认证营养专家的参与,以提升依从性与疗效。
精准营养策略包括:
生物标志物与实时监测:通过血液及24小时尿检测钠、磷、钾、尿素氮、白蛋白水平,将其作为膳食摄入替代标志物,配合身体成分分析确定营养需求,为饮食方案的制定提供基础数据。
持续血糖监测(CGM):作为一种便捷、自动化的全面血糖监测方法,CGM也是DKD患者饮食干预个体化调整的实用工具。其可实时评估个体对食物的血糖反应,包括餐后血糖波动、夜间低血糖及血糖变异性,并指导个体化膳食结构、餐次安排与营养时序。
生活方式与文化适应性教育:结合动机性访谈,考虑文化饮食习惯与社会经济因素,促进长期行为改变。
食物交换表与营养等价替代:通过等能量或等营养成分替代实现灵活膳食规划,使患者在指南框架内自主选择食物,增强参与感。总
之,精准营养方法是提升植物性LPD效果的关键环节,有助于减轻CKD并发症,改善DKD患者的健康状况与生活质量。
五、结语
来源:Yoko Narasaki, Connie Rhee. Dietary Strategies for Kidney Health in Diabetic Kidney Disease: Precision Nutrition for Glycemic Control and Kidney Protection. Kidney News 2025, Volume/Issue: Volume 17: Issue 9. Page: 14–15. https://doi.org/10.62716/kn.001362025
- 推荐文章
