- 首页 > 正文
KI最新研究:与其他病因所致的CKD相比,狼疮肾炎患者严重感染风险显著增加,免疫抑制剂使用是重要影响因素
发表时间:2026-03-13 15:51:17
引言
系统性红斑狼疮(SLE)作为一种自身免疫性疾病,常导致多系统炎症损伤。狼疮性肾炎(LN)是SLE最常见且严重的器官表现之一,而当LN与慢性肾脏病(CKD)并存时,患者的感染风险显著升高,感染已成为该人群发病和死亡的重要原因。然而,长期以来,关于LN合并中重度CKD(LN-CKD)患者与其他病因CKD患者的感染风险差异尚不明确,这一知识缺口限制了临床针对性预防和治疗策略的制定。

该研究为全国队列研究,数据来源于2006-2021年瑞典肾脏登记处(SRR-CKD)。该研究纳入14128例CKD患者,其中LN-CKD患者317例,对照组包括抗中性粒细胞胞浆抗体(ANCA)血管炎相关CKD患者783例、糖尿病肾病(DKD)患者8877例、常染色体显性多囊肾病(ADPKD)患者1855例以及原发性肾小球疾病(PGD)患者2296例,中位随访时间2.8年,重点评估了感染相关住院和感染相关死亡等结局。
二、核心结果
(一)基线特征
LN-CKD患者中位年龄61岁,女性占76%,中位eGFR 30 ml/min/1.73m²,60%使用糖皮质激素,49%接受其他免疫抑制剂治疗。与其他对照组相比,LN-CKD患者更年轻,肾脏功能相对较好,合并症发生率介于DKD与 ADPKD、PGD之间,免疫抑制剂使用率与ANCA血管炎组相近,显著高于其他组别。
(二)感染风险
研究结果显示,LN-CKD患者的严重感染负担尤为沉重。在3年随访期内,31%的LN-CKD患者因感染住院,4%的患者死于感染,这一比例在所有纳入人群中处于较高水平。与其他病因CKD相比,LN-CKD患者的感染风险呈现出鲜明特点(图1):
与ANCA血管炎相关CKD相比,两者感染相关死亡率相近,但LN-CKD的感染相关住院风险更高(校正风险比1.22),且胃肠道感染风险显著升高(校正风险比1.98);
与DKD相比,两者在感染相关死亡和住院风险上无统计学差异,提示LN-CKD的感染风险已达到公认的高风险人群水平;
而与ADPKD和PGD相比,LN-CKD的感染相关死亡风险分别增加1.47倍和1.97倍,感染相关住院风险分别增加46%和90%,且在呼吸道、胃肠道等多个感染部位均表现出显著差异。
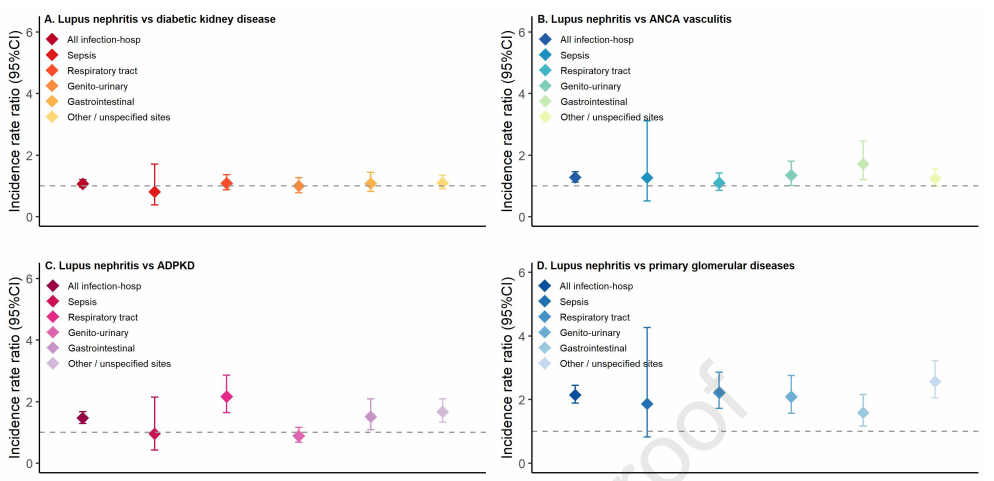
图1.与其他病因CKD患者相比,LN-CKD全因住院及特定部位感染发生率的比值
值得关注的是,在严重新冠病毒感染(COVID-19)风险方面,LN-CKD患者与ANCA血管炎相关CKD、DKD患者风险相近,但显著高于PGD和ADPKD患者(图2),这一发现与国际肾小球疾病COVID-19感染登记研究结果一致,强调了该人群在传染病流行期间的脆弱性。进一步分析显示,免疫抑制剂的使用是LN-CKD患者感染风险升高的重要介导因素,即使是低剂量糖皮质激素(5mg/d)也与严重感染风险增加相关,而调整免疫抑制治疗后,LN-CKD与部分对照组的感染风险差异明显缩小,证实了合理调控免疫治疗方案的重要性。
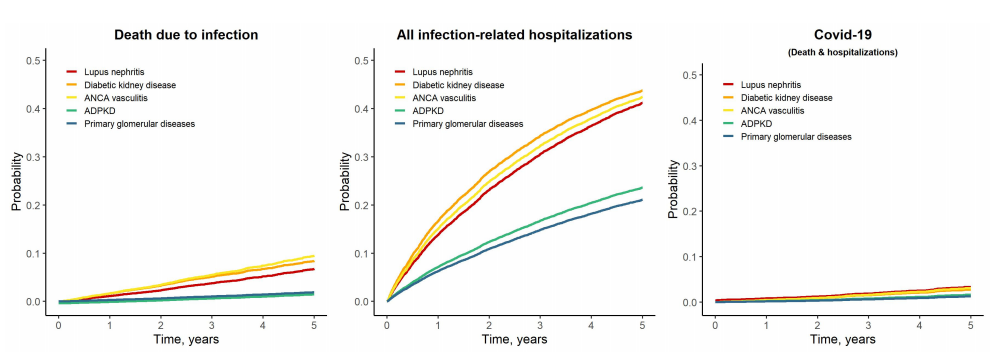
图2. 不同病因CKD患者感染相关的死亡、感染相关的住院和COVID-19发生的风险
调整白蛋白尿后,研究结果与主分析一致;而调整糖皮质激素治疗后,LN-CKD与ADPKD的感染相关住院风险差异消失,且即使低剂量糖皮质激素(≥5 mg/d)也与LN-CKD患者严重感染风险增加相关,提示免疫抑制剂是感染风险升高的重要介导因素。
研究意义
该研究的科学价值不仅在于揭示了LN-CKD患者的感染风险特征,更在于其严谨的研究设计带来的高可信度。作为全国性队列研究,其数据来源于覆盖瑞典98%肾病科室的肾脏登记系统,并与国家患者登记库、药品处方登记库和死亡登记库相关联,确保了数据的完整性和准确性,且无失访偏倚。研究同时调整了年龄、性别、合并症、肾功能水平、用药情况等多个混杂因素,并通过敏感性分析验证了结果的稳健性,这些设计特点使研究结论具有较强的外推性。
从临床实践角度,该研究为LN-CKD患者的感染防控提供了明确方向。首先,应将LN-CKD患者视为感染高风险人群,建立常态化感染筛查机制,尤其关注呼吸道、胃肠道和泌尿生殖系统等高发感染部位。其次,优化免疫抑制治疗方案至关重要,在病情控制前提下尽量减少糖皮质激素剂量,避免不必要的强效免疫抑制剂联合使用,并根据患者个体情况制定个体化治疗方案。此外,加强预防接种是重要的防控手段,尽管SLE患者疫苗效果可能受免疫抑制剂影响,但仍应常规接种流感、肺炎球菌和COVID-19等疫苗,并考虑增加接种剂量或加强针次以提升保护效果。同时,应重视多学科协作,肾病科医生与感染科医生共同制定感染预防和治疗预案,提高感染早期识别和规范治疗能力。
该研究也存在一定局限性,例如未收集SLE疾病活动度数据,无法明确疾病活动状态对感染风险的影响;部分CKD病因诊断未基于肾活检,可能存在分类偏倚;且研究人群以高加索人种为主,结论在其他种族人群中的适用性需进一步验证。未来研究可聚焦于LN-CKD患者感染风险的动态评估,探索更精准的风险预测模型,并开展干预性研究验证感染预防策略的有效性。
总之,这项全国队列研究明确证实,LN-CKD患者的严重感染风险显著高于ANCA血管炎相关CKD、ADPKD和PGD患者,与DKD患者相当,且免疫抑制剂使用是重要影响因素。这一发现强调了临床中对LN-CKD患者实施针对性感染防控的必要性,通过建立风险筛查、优化治疗方案、加强预防接种和多学科协作等综合措施,有望降低该人群的感染相关发病率和死亡率,改善患者预后。对于临床医生而言,应将感染防控融入LN-CKD患者的全程管理,平衡疾病控制与感染风险,实现治疗获益最大化。
参考文献
Chrysostomou C, et al. Kidney International. Accepted Date: 28 October 2025,https://doi.org/10.1016/j.kint.2025.10.010.- 推荐文章
